Elk jaar krijgen heel wat vrouwen te maken met een gynaecologische kanker. Wie een dergelijke diagnose krijgt, denkt misschien niet meteen aan de impact op het seksleven. Toch maakt onze beleving van intimiteit een wezenlijk deel uit van onze levenskwaliteit en verdient seksuele gezondheid de nodige aandacht.
LEVENSKWALITEIT
In 2019 werden in België bijna 3000 vrouwen gediagnosticeerd met een gynaecologische kanker: een kanker van de vagina en vulva, baarmoeder(hals) of eierstokken. In 2020-2021 behandelde de dienst Gynaecologie-Verloskunde-Fertiliteit op campus Sint-Jan 61 invasieve gynaecologische tumoren.
Door de enorme vooruitgang in de screening- en behandelingsmogelijkheden is de vijfjaarsoverleving voor deze types kanker toegenomen. In 2019 was de vijfjaarsoverleving voor baarmoederkanker 82,4 %, voor baarmoederhalskanker 69,6 % en voor eierstokkanker 47,7 %. Deze ontwikkelingen maken het steeds belangrijker om vroegtijdig in het zorgtraject van patiënten de psychologische en medische langetermijngevolgen in te schatten en waar mogelijk te beperken. Aangezien heel wat kankerdiagnoses beter te genezen zijn of een chronisch karakter krijgen, is de levenskwaliteit belangrijker geworden in de oncologische zorg.
IMPACT OP SEKSUALITEIT
Kanker heeft op meerdere vlakken een impact op het seksleven. De behoefte aan intimiteit en seksualiteit neemt vaak niet af. Toch ervaren heel wat koppels tijdens de behandeling, en vaak nog lang erna, veranderingen in hun seksualiteitsbeleving. Of seksuele moeilijkheden optreden en hoe deze zich voordoen, is individueel verschillend.
Er kunnen gevolgen zijn voor het seksueel functioneren, de lichamelijke reactie die optreedt tijdens het vrijen. Daarnaast kunnen de seksuele beleving, de gevoelens en gedachten die er zijn rond lichaam en seksualiteit veranderen. Tot slot heeft het ook een impact op de partnerrelatie.
v.l.n.r.: An-Sofie De Boi (Klinisch psycholoog-seksuoloog), dr. Sarah Roels (arts-diensthoofd Radiotherapie), Dries Fieremans (Klinisch psycholoog-seksuoloog).
SEKSUEEL FUNCTIONEREN
Chirurgie, bestraling van het kleine bekken en chemotherapie belemmeren door bepaalde neveneffecten (neurologisch,
vasculair of hormonaal) weleens het vermogen om seksueel actief te zijn.
Een operatie verandert de mogelijkheid om te genieten van seks meestal niet. Het gebied rond de clitoris blijft vaak onaangetast en ook een kortere vagina leidt niet altijd tot problemen. Het kan wel voorkomen dat de vaginawand minder gevoelig is of dat intimiteit minder prettig aanvoelt door vaginale droogte. Als er gedurende langere tijd geen gemeenschap plaatsvindt, wat niet ongebruikelijk is tijdens een intense en langdurige behandeling, verliest de vagina eveneens soepelheid.
Verwijdering of bestraling van de eierstokken kan de hormoonhuishouding verstoren, voornamelijk bij jonge vrouwen. Dit leidt tot klachten als vaginale droogte, verminderd verlangen of menstruatiestoornissen. Deze overgangsverschijnselen kunnen met behulp van hormoonvervangende middelen goed worden opgevangen, maar voor heel wat vrouwen betekent dit toch een significante verandering in hun seksualiteitsbeleving. Vaginale droogte, bijvoorbeeld, is een vaak voorkomende klacht die ervoor kan zorgen dat penetratieseks pijnlijk is en vermeden wordt.
SEKSUALITEITSBELEVING
Vaak hebben vrouwen na een behandeling last van vermoeidheid, pijn, verstoorde fertiliteit en verminderde mobiliteit. Ook haarverlies, gewichtsveranderingen, littekenvorming en gevoelloosheid voor seksuele prikkels in de erogene zones kunnen leiden tot bezorgdheid. Dit kan in seksuele interacties tot gevoelens van schaamte leiden.
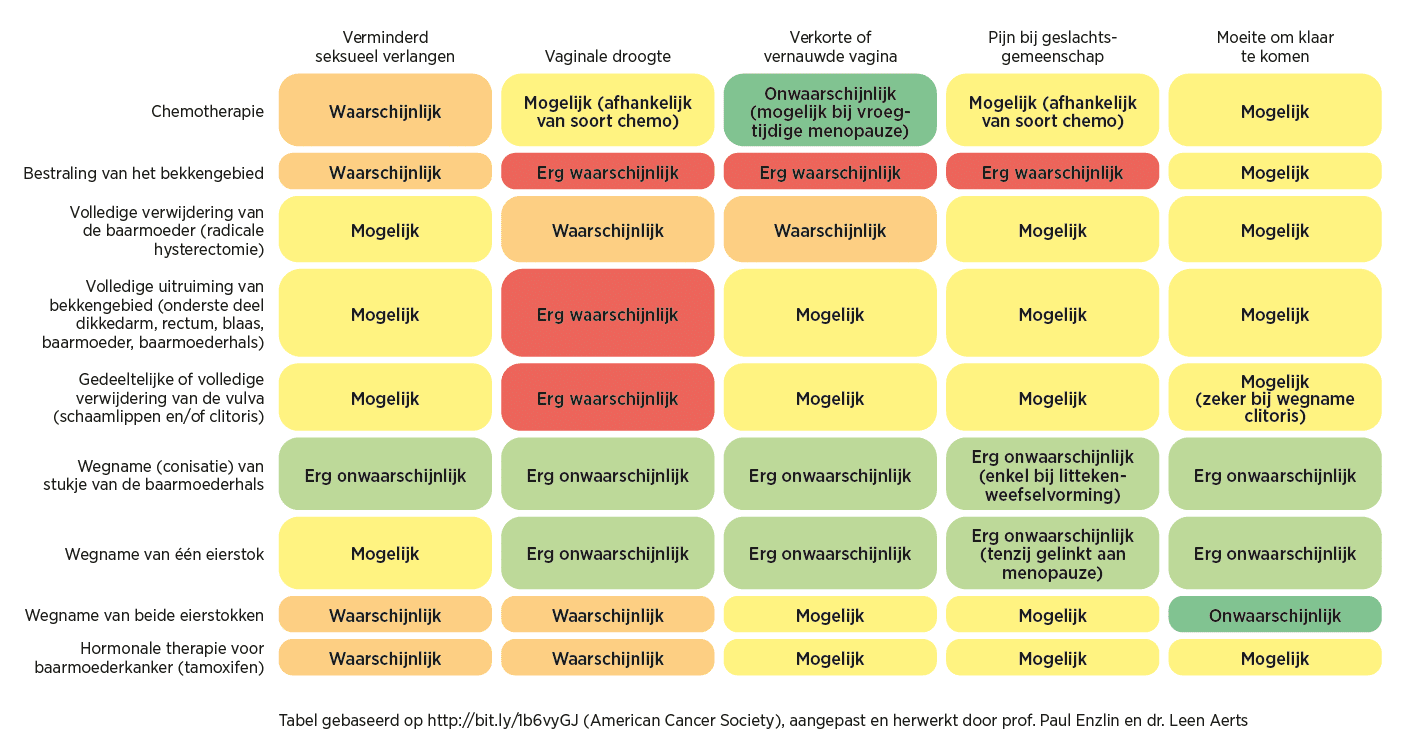
Lichamelijke veranderingen, zoals plotse menopauzale klachten, beïnvloeden mogelijk het lichaamsbeeld en de zelfwaarde van een vrouw. Het gevoel minder vrouwelijk of begeerlijk te zijn, kunnen de mogelijkheid om seksueel plezier te ervaren, verstoren. (Zie Fig.1.)
Fig.1. Deze tabel geeft een goed overzicht van de mogelijke invloed van behandelingen voor gynaecologische kankers op het seksueel functioneren. Naast de in de tabel vermelde klachten kunnen ook vermoeidheid, irritaties en wondjes in de vaginawand wel eens optreden.
PARTNERRELATIE
Kanker heeft niet alleen een effect op de seksualiteitsbeleving van de patiënt, maar betekent ook veranderingen voor de partnerrelatie. Een gebrek aan de verbindende kracht van intimiteit ervaren beide partners vaak als een groot verlies.
De seksuele relatie kan sterk onder druk komen te staan door de last van mantelzorg. De relatie wijzigt namelijk van een gelijkwaardige partnerrelatie naar een afhankelijkheidsrelatie tussen verzorger en patiënt. Heel wat koppels vinden het erg onwennig om opnieuw te ‘starten’ na een langdurige periode zonder seksualiteit ten gevolge van de behandeling. Voor het eerst
terug vrijen met elkaar betekent vaak een voorzichtige ontdekkingstocht.
Na een kankerbehandeling zijn er verschillende manieren om de seksuele relatie opnieuw vorm te geven. Zo hoeft een verlaging in frequentie niet als een probleem te worden ervaren. Als een koppel de verwachtingen bijstelt en zich tevredenstelt met wat wel nog mogelijk is, kan een gevoel van verlies vermeden worden.
Geslachtsgemeenschap hoeft daarenboven niet de belangrijkste vorm van seksualiteit te zijn. Er kan op zoek gegaan worden naar alternatieve manieren om opgewonden te raken en om intiem te zijn, zonder penetratie. Zoeken naar hoe seksualiteit er na een behandeling uitziet, vergt van beide partners aanpassingsvermogen en assertiviteit. De partner durft soms geen initiatief nemen of is bang om de patiënt te belasten of pijn te doen. Hier tijdig over durven spreken met elkaar helpt om misverstanden te voorkomen.
HELDER COMMUNICEREN
Hoewel heel wat kankerpatiënten tijdens en na een behandeling te maken krijgen met seksuele klachten is de communicatie en zorg hierrond nog ondermaats. Dat blijkt uit een pas verschenen rapport van Kom op tegen Kanker, dat onderzoek deed bij 436 (ex-)kankerpatiënten en hun partners. Het is belangrijk om het onderwerp ‘seksualiteit’ proactief en vroeg in het zorgtraject aan te kaarten bij alle patiënten. Heel wat seksuele problemen zijn te voorkomen door er sneller over te spreken met de patiënt en partner. Dit gebeurt best niet tijdens de diagnostische fase, maar wel voor de start van de behandeling en op regelmatige tijdstippen. Bij het bekijken van de mogelijkheden op vlak van seksualiteit is het van belang dat de zorgverlener de
vermelde klachten erkent en normaliseert.
MOGELIJKE HULPMIDDELEN
Koppels zijn soms zelf in staat om nieuwe mogelijkheden te verkennen, anderen zijn gebaat bij de hulp van een seksuoloog. Afhankelijk van de vraag en nood van de patiënt kunnen ook bepaalde hulpmiddelen ingezet worden:
PELOTTES
Dit zijn staafjes uit kunststof die na een behandeling voor gynaecologische kanker vaak aanbevolen worden als oefenmateriaal om de vagina soepel te houden. Door vorming van littekenweefsel of verkleving van de vagina kan de vagina vernauwen of verkorten, waardoor penetratie pijnlijk of onmogelijk wordt. Op campus Sint-Jan zijn pelottes beschikbaar en worden ze in overleg met de behandelende arts aangeboden. Het gebruik ervan moet correct toegelicht worden en vereist enige motivatie van de patiënt. Desgewenst kan begeleiding ingeschakeld worden van een kinesist of seksuoloog.
VAGINALE BEVOCHTIGINGSPRODUCTEN
Na een kankerbehandeling is het mogelijk dat de vagina minder of niet meer vochtig wordt terwijl de patiënt wel seksueel opgewonden is. Wanneer dit het geval is, kan een bevochtigingsproduct helpen om het vaginale weefsel meerdere uren vochtig te houden. Vaginale bevochtigingsproducten zijn verkrijgbaar in de vorm van vaginale tabletten, gel of crème.
GLIJMIDDELEN
Deze kunnen helpen om de schaamlippen vochtig te maken. Er zijn glijmiddelen op waterbasis, op oliebasis en op siliconebasis.
Glijmiddel op waterbasis is geschikt bij matige vaginale droogte. Bij ernstige vaginale droogte heeft dit middel de neiging om snel op te drogen. Glijmiddelen op siliconebasis en op oliebasis zijn geschikt bij ernstige vaginale droogte, gezien deze een laagje achterlaten en minder snel opdrogen.
ONDERWERP BESPREEKBAAR MAKEN
Intimiteit en seksualiteitsbeleving zijn wezenlijke aspecten van ieders levenskwaliteit, ook tijdens en na een zorgtraject voor een gynaecologische kanker. Een eerste belangrijke stap is het onderwerp bespreekbaar maken in de consultatieruimte en de patiënt informeren over mogelijke veranderingen in hun seksuele beleving. Het is goed om hierbij te benadrukken dat het seksueel leven na kanker nog steeds een mogelijkheid is en dat er bij moeilijkheden verschillende hulpmiddelen kunnen aangereikt worden.
REFERENTIES
- Katz A. (2007). Breaking the Silence on Cancer and Sexuality: A Handbook for Health Care Providers. Oncology Nursing Society.
- Put E. (2016). Liefde onder druk – Relaties in tijden van kanker. Van Halewyck, ISBN 94 6131514.
- Reisman Y., & Gianotten W. L. (2017). Cancer, Intimacy and Sexuality: A Practical Approach. 1st ed.