Vanuit een wens om de grote populatie van patiënten met bewegingsstoornissen de volledige waaier aan therapeutische mogelijkheden te kunnen aanbieden in eigen regio, stond het diepe hersenstimulatie(DBS)-centrum Brugge al enkele jaren in de steigers. Met de komst van neurochirurg dr. Alexander Janssen, opgeleid in het UZ Gent, is het dit voorjaar officieel van start gegaan.
DIEPE HERSENSTIMULATIE
Dr. Janssen legt zich specifiek toe op functionele neurochirurgie of diepe hersenstimulatie. Hij volgde hiervoor opleidingen in enkele grote Europese centra, zoals bij prof. Patric Blomstedt in Zweden, prof. Ludvic Zrinzo in Londen, prof. Rick Schuurman in Amsterdam, prof. Jordi Rumia in Barcelona en een fellowship in Den Haag bij dr. Carel Hoffman en prof. Fiorella Contarino.
Op 5 april 2019 voerde het centrum met succes de eerste DBS-ingreep uit bij een patiënte met de ziekte van Parkinson. Dit is de meest frequente indicatie voor DBS, maar ook patiënten met essentiële tremor en dystonie kunnen in aanmerking komen. Voor een optimaal resultaat is een goede patiëntenselectie cruciaal. Daarom gaat deze bijdrage dieper in op de indicaties voor DBS. Ze licht ook de vernieuwende neurochirurgische technieken toe die dr. Janssen in Brugge toepast.
Het DBS-centrum uitbouwen gebeurt op basis van goede internationale contacten met grote centra en ook een goede samenwerking met het UZ Gent, waar dr. Bruno Bergmans werkzaam is als consulent. Daarnaast is er een nauwe samenwerking, zowel voor casuïstiek als in onderzoeksverband, met het DBS-team in Den Haag, onder leiding van prof. Contarino en dr. Hoffman.
INDICATIES
Ziekte van Parkinson
Bij patiënten met de ziekte van Parkinson kunnen, na een kortere of langere periode waarin de medicatie een goed effect heeft, motorische fluctuaties ontstaan. Dit houdt in dat het effect van de medicatie (levodopa) minder voorspelbaar wordt. Ondanks frequente innames ervaart de patiënt toch vaak OFF-episodes waarbij diens beweeglijkheid sterk beperkt is. Tijdens de ON-momenten, momenten met een vlotte beweeglijkheid, ontstaan er dan weer dyskinesieën. Dit zijn overmatige bewegingen waar de patiënt geen controle over heeft en die erg storend kunnen zijn.
Dit zijn typisch de parkinsonpatiënten bij wie een heel goed effect te verwachten valt van bilaterale DBS ter hoogte van de nucleus subthalamicus (STN). DBS zal zorgen voor een veel stabielere controle van de mobiliteit: de patiënt is veel meer ON en ervaart veel minder OFFs. Doordat het lukt om dit goede effect met een veel lagere dosis medicatie te bekomen, zullen ook de storende dyskinesieën sterk verminderen of zelfs verdwijnen.
Het is belangrijk om voor ogen te houden dat DBS de ziekte van Parkinson niet geneest. De ziekte zal verder evolueren. Ook al houdt het goede effect van DBS jarenlang aan, mogelijk raakt de patiënt gaandeweg toch meer geïnvalideerd door axiale symptomen, zoals freezing en frequent vallen, waarop DBS geen vat heeft of door de evolutie naar parkinsondementie. De verwachtingen van patiënten en hun mantelzorgers zijn vaak hooggespannen. Het effect van DBS is dan ook spectaculair, maar toch is het belangrijk om te beseffen dat het beste effect dat DBS kan opleveren, overeenkomt met wat de patiënt ervaart in ON-toestand. Als de patiënt tijdens een ON-episode nog belangrijke fijne motoriekstoornissen heeft en bijvoorbeeld moeilijk kan schrijven, zal deze klacht naar verwachting ook aanhouden na DBS.
De EARLY-STIM-studie1 toonde aan dat ook vroegtijdige DBS, van zodra de patiënt fluctuaties ontwikkelt, een belangrijke verbetering van de levenskwaliteit kan betekenen. Daarom is er in België terugbetaling voor patiënten die na drie jaar optimale behandeling met parkinsonmedicatie toch onvoldoende motorische controle ervaren.
Twee specifieke situaties zijn ook goede indicaties voor DBS:
- De rusttremor bij de ziekte van Parkinson kan zo therapieresistent en storend zijn dat dit de enige behandeling is die beterschap brengt.
- Zeldzaam zijn patiënten zo gevoelig voor de nevenwerkingen (nausea, orthostatisme) dat ze helemaal geen parkinsonmedicatie verdragen. Bij invaliderende symptomen kan DBS dan ook een uitkomst bieden.
Essentiële tremor
Essentiële tremor is een vaak voorkomende vorm van beven die doorgaans familiaal voorkomt. Bij een kleine minderheid van deze patiënten wordt het beven met het ouder worden zo storend dat de klassieke medicatie onvoldoende symptoomcontrole biedt.
Bilaterale stimulatie van de nucleus ventralis intermedius van de thalamus (VIM) en/of de caudale zona incerta (cZI) is bij deze patiënten een goede behandeling om de tremor onder controle te brengen.
Om gewenning en vermindering van het effect op de tremor te voorkomen, start de stimulatie bij voorkeur unilateraal (enkel de dominante hand met de meest invaliderende tremor) en wordt ze ’s nachts onderbroken. De patiënt krijgt hiervoor een patiëntenprogrammeertoestel mee naar huis zodat deze zelf de stimulatie kan aanen uitzetten en binnen bepaalde grenzen kan aanpassen.
Soms treden ataxie en dysartrie op als neveneffecten van de stimulatie voor essentiële tremor. Deze zijn typisch mild en van voorbijgaande aard na aanpassing van de stimulatieparameters.
Dystonie
Voor focale dystonieën is DBS niet de eerstekeuzebehandeling, maar van de zeldzamere segmentale of gegeneraliseerde types kunnen zij het invaliderende karakter milderen. De keuze valt dan op bilaterale globus pallidus internus (GPi)-stimulatie.
Het effect van DBS op dystonie wordt vaak pas zes maanden na de implantatie ten volle duidelijk. Voor de andere indicaties is het effect veel meer instantaan.
Specifieke vormen van dystonie die beter reageren op DBS zijn:
- Myoclonus-dystonie, een zeldzame familiaal voorkomende vorm van dystonie en myoclonus, veroorzaakt door autosomaal dominante mutaties in het ε-sarcoglycan-gen.
- Tardieve dystonieën, veroorzaakt door (langdurig) gebruik van neuroleptica. Langdurig gebruik van neuroleptica kan leiden tot ernstige, invaliderendesegmentale of gegeneraliseerde dystonie en dyskinesieën.
- DYT1-dystonie, een zeldzame, genetische vorm van gegeneraliseerde dystonie, veroorzaakt door mutaties in het DYT1-gen.
CONTRA-INDICATIES
Er zijn ook contra-indicaties voor DBS. Zo mag de patiënt niet dement zijn en mag deze evenmin een ernstige, actieve, niet gecontroleerde psychiatrische problematiek hebben.
Omdat het operatieve risico toeneemt boven de 70 jaar, is DBS voorbehouden voor jongere patiënten. Tussen 70 en 75 jaar is er nog een grijze zone als de patiënt in zeer goede algemene conditie verkeert en geen andere comorbiditeiten heeft.
Bij de ziekte van Parkinson is de eerstekeuzebehandeling voor de meeste van deze oudere parkinsonpatiënten in geval van motorische fluctuaties echter de intraduodenale toediening van levodopa door middel van de Duodopa®-pomp. Bij parkinsonpatiënten zijn uitgesproken axiale symptomen zoals freezing ook een (relatieve) contra-indicatie voor DBS, aangezien deze symptomen naar verwachting niet zullen verbeteren.
PRAKTISCH VERLOOP VAN DE INGREPEN
Onderzoeken
Patiënten met een indicatiestelling voor diepe hersenstimulatie ondergaan gedurende een kortdurende opname een preoperatieve evaluatie, gaande van hen filmen met en zonder medicatie en een gedetailleerde MRI hersenen om een proefplanning op uit te voeren tot een grondige neuropsychologische onderzoek. Nadien bespreekt het bewegingsstoornissenteam alle resultaten op de teamvergadering en wordt beslist of de ingreep kan doorgaan.
Opname
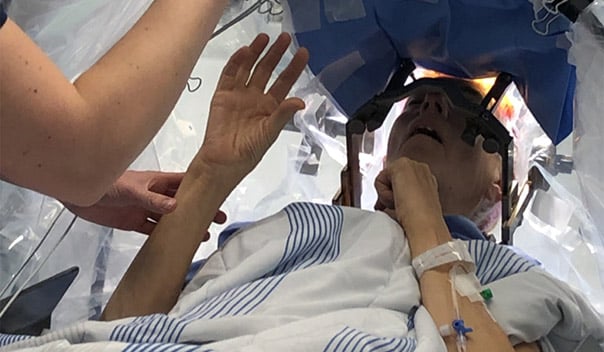
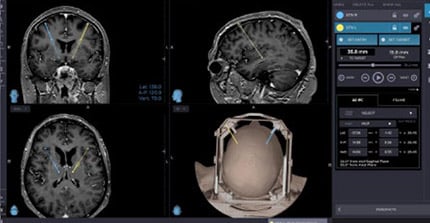
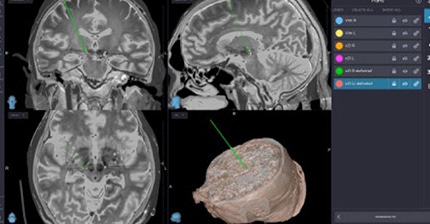
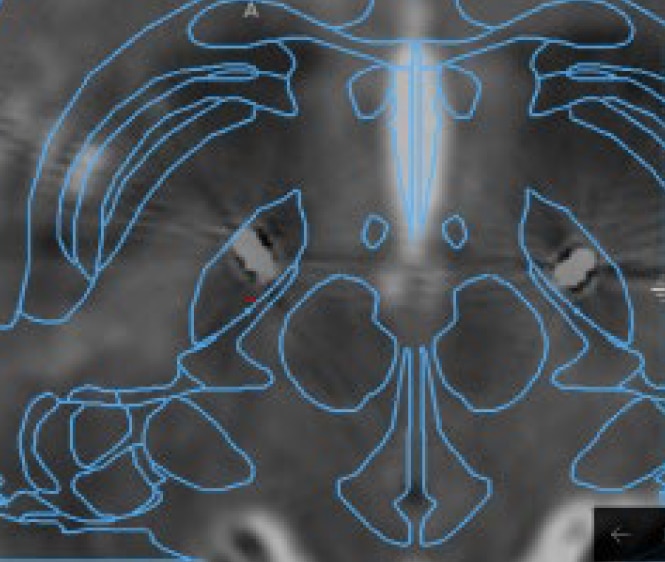
Voor de ingreep wordt de patiënt op de afdeling neurochirurgie opgenomen. Na de plaatsing van een stereotactisch kader ’s morgens vroeg ondergaat de patiënt een stereotactische CT-scan. De MRI- en CT-beelden worden ingeladen in specifieke DBS-navigatiesoftware en daarop volgt de bepaling van het target en het traject. Hierbij dienen belangrijke structuren, zoals ventrikels en bloedvaten, vermeden te worden. Met behulp van berekeningen zetten de artsen target en traject om naar specifieke coördinaten, die ze zullen gebruiken tijdens de ingreep.

Micro-elektroderecording (MER)
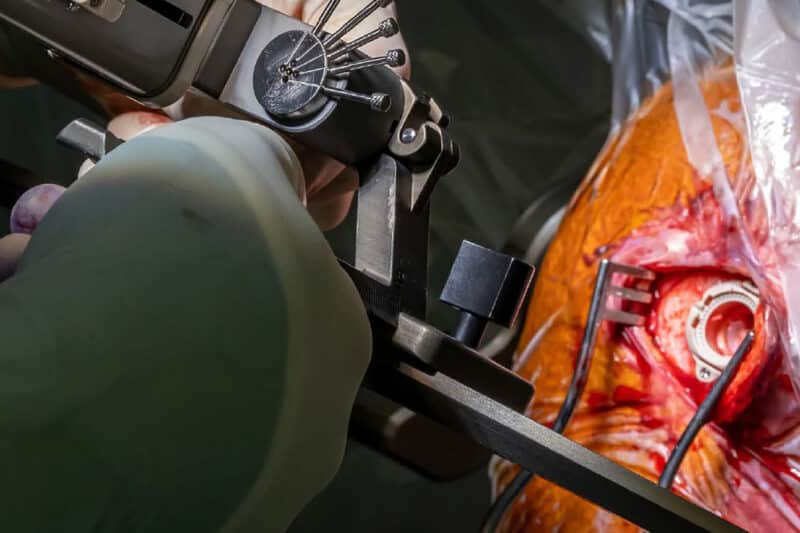
De volgende stap is de installatie van de patiënt in het operatiekwartier en de coördinaten inbrengen in het stereotactisch systeem. Onder lokale anesthesie maakt de chirurg twee boorgaatjes in de schedel en plaatst via deze opening micro-/ macro-elektroden. Deze dienen in eerste instantie om registraties te maken van de elektrische activiteit van individuele neuronen. Elke locatie in de hersenen geeft een ander signaal en mits kennis van de neurofysiologie is het mogelijk om op basis van deze signalen de locatie van de elektrode te achterhalen. Dit gebeurt via verschillende kanalen.
Macrostimulatie
Vervolgens is macrostimulatie aan de orde: de wakkere patiënt stimuleren op specifieke plaatsen in de hersenen. Dit laat toe om een onmiddellijk effect, zowel gewenst als bijwerking, op te sporen. Zo kiezen de artsen die locatie die de beste therapeutische marge biedt.
Implantatie
De chirurg implanteert de definitieve elektrode en fixeert deze ter hoogte van de schedel. Verificatie van de locatie van de lead gebeurt door een controle-CT uit te voeren. Deze beelden worden gefusioneerd en vergeleken met de preoperatieve planning om te zien of de elektrode op de vooraf bepaalde plaats ligt.
Aankoppelen batterij
Voor het tweede deel van de operatie wordt de patiënt onder algemene narcose gebracht. De elektroden worden subcutaan getunneld, geconnecteerd met een extensiekabel en verbonden met een pulse generator. Deze laatste plaatsen kan pectoraal (zoals een klassieke pacemaker) of abdominaal.

Opvolging nadien
De stimulatie starten gebeurt pas enkele dagen (soms pas enkele weken) na de DBSingreep, meestal aan een lage dosis. Vaak zijn er de eerste zes maanden na de ingreep frequente consultaties nodig om de stimulatie aan te passen tot de voor de patiënt ideale symptoomcontrole bekomen is.
NIEUWE TECHNIEKEN
Combinatie VIM – cZI
Recente studies met langdurige opvolging van stimulatie ter hoogte van de nucleus ventralis intermedius van de thalamus (VIM) bij patiënten met essentiële tremor tonen soms laattijdige cerebellaire symptomen zoals ataxie of cerebellaire tremor. Postoperatieve MRI-analyses in vergelijking met hun stimulatiepatroon doen vermoeden dat de beste resultaten bekomen worden in de posterieure subthalamische regio of de zogenaamde caudale zona incerta. Vermoedelijk liggen de cerebello-thalamische banen hier compacter. Herpositionering van de elektrode naar dit target lijkt een verbetering van de duur van de effecten en een vermindering van de kans op laattijdige nevenwerkingen met zich mee te brengen. Prof. Blomstedt voert deze techniek reeds geruime tijd uit in Zweden. Het Brugse team tracht een gecombineerde approach uit te voeren met de mogelijkheid tot stimulatie van zowel de VIM als de cZI.
Recent onderging een patiënt in Brugge een operatie met dergelijke benadering, die een heel goed resultaat op de tremor opleverde. Met de toepassing van deze benadering scoorde het ziekenhuis een Belgische primeur!
Intra-operatieve verificatie
Verificatie van de locatie van de elektrode na de plaatsing is niet alleen belangrijk om te controleren of de elektrode op de juiste plaats zit. Het geeft ook belangrijke anatomische informatie die bruikbaar is bij het zoeken naar de optimale stimulatieparameters. Bij twijfel tijdens de ingreep wendt de arts zelfs intra-operatieve verificatie van de locatie van de elektrode aan. Het grote voordeel is dat eventuele aanpassingen dan nog kunnen gebeuren tijdens de ingreep. Een postoperatieve CTscan daags nadien kan de locatie bevestigen, maar is deze niet goed, dan dient de ganse operatie opnieuw te gebeuren.
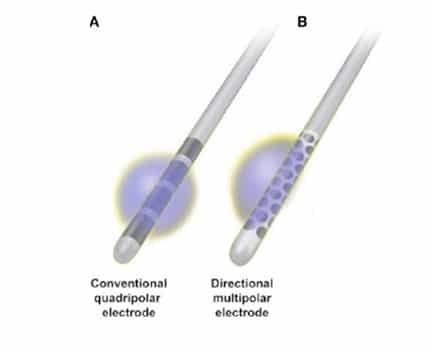
Directionele elektroden
Nu en dan gebruikt het team nieuwe elektroden die gerichter kunnen stimuleren, zogenaamde directionele elektroden. Een klassiek stimulatiepatroon is ongeveer bolvormig rond het contact. Soms veroorzaakt dit aan een bepaalde zijde bijwerkingen, bijvoorbeeld omdat de elektrode aan die zijde dicht bij een andere structuur ligt, die beter geen stimulatie krijgt. Met directionele elektroden is het mogelijk om de stimulatie aan deze zijde uit te zetten om het gewenste effect te bekomen, zonder hinderlijke bijwerkingen.
TEAMWORK
Het succes van diepe hersenstimulatie als behandeling ligt in de multidisciplinaire aanpak. Het DBS-team is dan ook bijzonder trots op de goede samenwerking tussen de verschillende diensten. Naast neurologen dr. Bruno Bergmans, dr. Gaelle Vermeersch (AZ Sint-Lucas Brugge) en neurochirurg dr. Alexander Janssen is er een goede ondersteuning door gespecialiseerde parkinsonverpleegkundigen op campus Sint-Jan en in het AZ Sint-Lucas Brugge, neuropsychologen An Delaere en Lut Craeynest en door anesthesisten dr. Birgit Loveniers en dr. Patrick Martens.
Verschillende verpleegkundigen van zowel het operatiekwartier als de verpleegafdeling kregen bijkomende opleidingen en gingen zelfs mee met dr. Janssen naar Den Haag om er ingrepen bij te wonen. Er zijn, naast de teamvergadering bewegingsstoornissen, ook herhaaldelijke opleidingsmomenten voorzien, zodat iedereen telkens up-to-date blijft en het team de beste zorg kan blijven bieden aan de patiënten.

U kan hier het volledige artikel als pdf lezen.