Met meer dan 200 heupsparende ingrepen per jaar, waaronder heupartroscopieën, chirurgische dislocaties en peri-acetabulaire osteotomies, vervult het heupteam van de Orthoclinic Brugge een voortrekkersrol in het orthopedische landschap. Dankzij up-to-date diagnostiek en de meest recente chirurgische procedures biedt Orthoclinic Brugge ook een oplossing voor de jonge, actieve en sportieve patiënt met heuppijn.
In de behandeling van de jonge patiënt met heuppijn is het doel de aanwezige pijnklachten te laten verdwijnen. De behandeling is gericht op de optimalisering van de anatomie, in de hoop het heupgewricht ook te vrijwaren van toekomstige schade.
Revolutie in de heupchirurgie
Tot rond de eeuwwisseling bestond heupchirurgie voornamelijk uit de vervanging van het versleten gewricht. Sir John Charnley introduceerde de eerste succesvolle totale heupprothese in de jaren zestig. Dit betekende een mijlpaal in de behandeling van gevorderde degeneratieve aandoeningen van het heupgewricht. Deze procedure kent echter haar beperkingen en blijkt niet toepasbaar op de jonge actieve patiënt met heuppijn, bij wie radiologische evidentie voor degeneratie van het gewricht ontbreekt. Uit recent onderzoek blijkt dat de overleving van een totale heupprothese nog steeds lager is bij patiënten jonger dan 50 jaar dan bij patiënten boven de 60 jaar. Bovendien zijn er nauwelijks gegevens over de resultaten van revisiechirurgie in deze subgroep van ‘jonge’ patiënten.1 Dit leidde tot een hernieuwde interesse in heupsparende procedures en intensief wetenschappelijk onderzoek naar de oorzaak en behandeling van heuppijn bij jonge patiënten.
Wat is heupsparende chirurgie?
Meerdere studies toonden aan dat er een causaal verband is tussen morfologische afwijkingen aan het proximale femur/acetabulum en progressieve mechanische degeneratie van het heupgewricht.2 Deze morfologische afwijkingen, gekend onder de term ‘femoro-acetabulair impingement’ (FAI), komen vaak voor in combinatie met variaties in alignement, rotatie en versie. Chirurgische correctie van deze pathologische en symptomatische afwijkingen (tabel 1) heeft als doel de mechanische overbelasting te reduceren en een symptoomvrij en functioneel gewricht te creëren. Heelkundig wordt het ‘afwijkende’ heupgewricht anatomisch geoptimaliseerd.

Het ultieme doel van heupsparende chirurgie is de patiënt diens natieve gewricht laten behouden, dit pijnvrij te krijgen en toekomstige schade te vermijden. Op deze manier is het mogelijk om een gewrichtsvervangende operatie te vermijden, cruciaal voor de jonge actieve patiënt.
Chirurgische technieken
Bij de uitvoering van heupsparende ingrepen bepaalt de onderliggende anatomische afwijking de meest aangewezen techniek.
Heupartroscopie
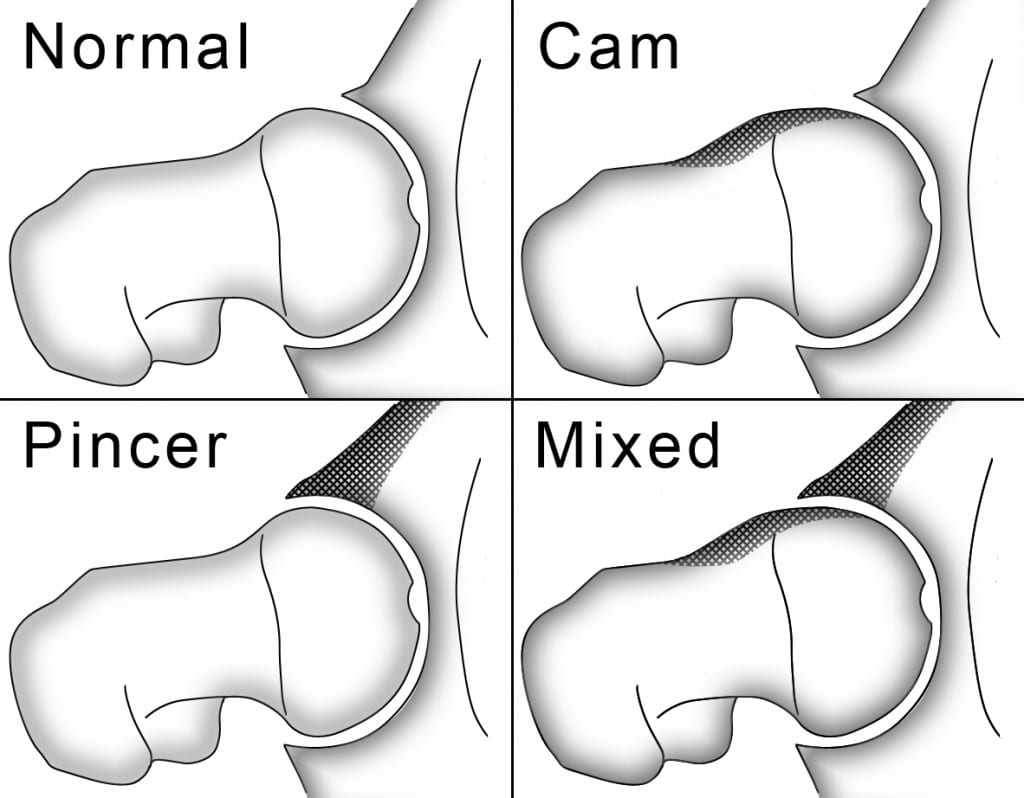
De artroscopische benadering van het heupgewricht evolueerde doorheen de jaren tot het ‘werkpaard’ van de heupsparende chirurgie. De meest voorkomende anatomische afwijkingen kunnen vlot en veilig gecorrigeerd worden via deze operatietechniek. Vaak betreft het een geïsoleerde cam- en/of pincer-laesie aan de anterieure en laterale zijde van het heupgewricht (afb 1.). Deze beenderige afwijkingen kunnen op termijn schade veroorzaken aan het kraakbeen en het labrum. Bij een heupartroscopie corrigeert de chirurg via enkele kleine incisies de beenderige afwijking en herstelt deze het labrum met ankers indien dit gescheurd is. Ook focale kraakbeenletsels behandelen is mogelijk. Een kijkoperatie is qua werkgebied echter beperkt.
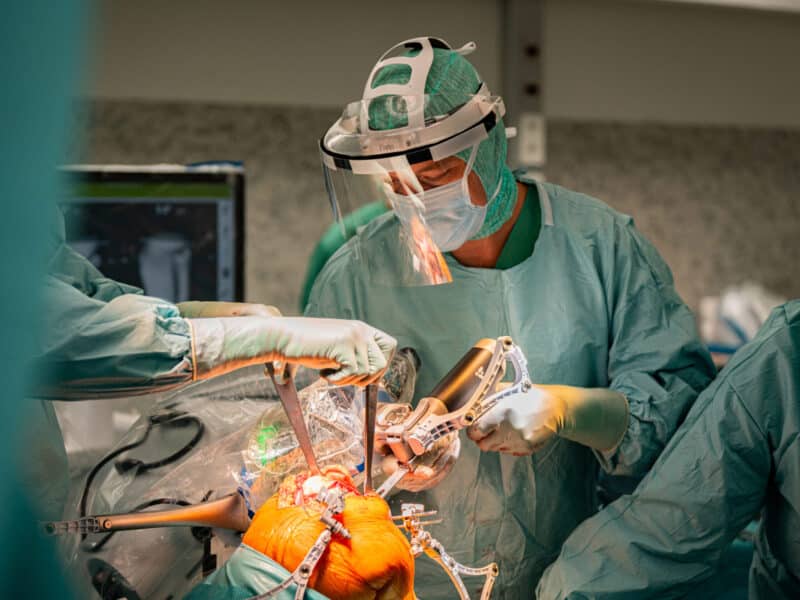
Chirurgische dislocatie
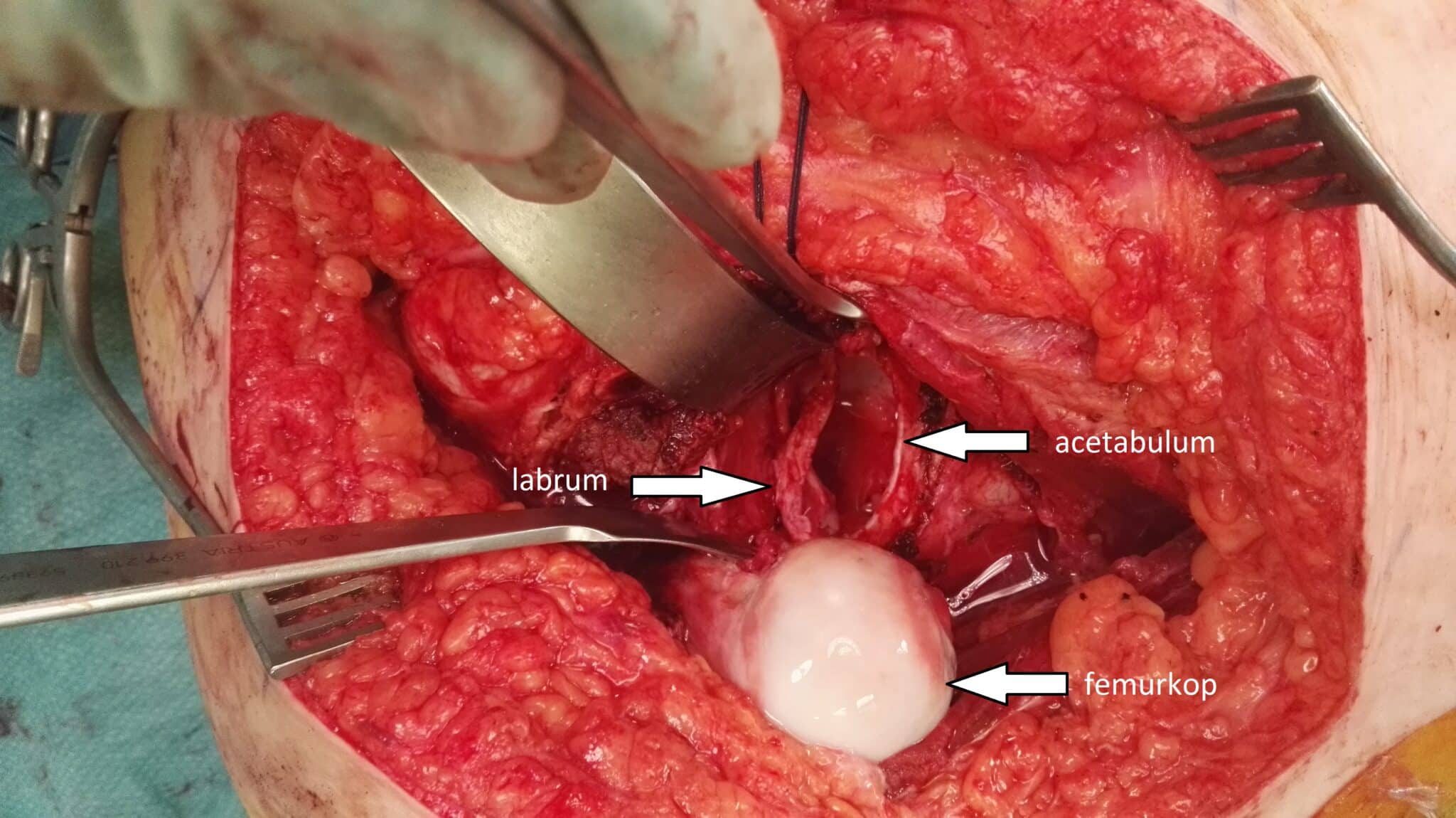
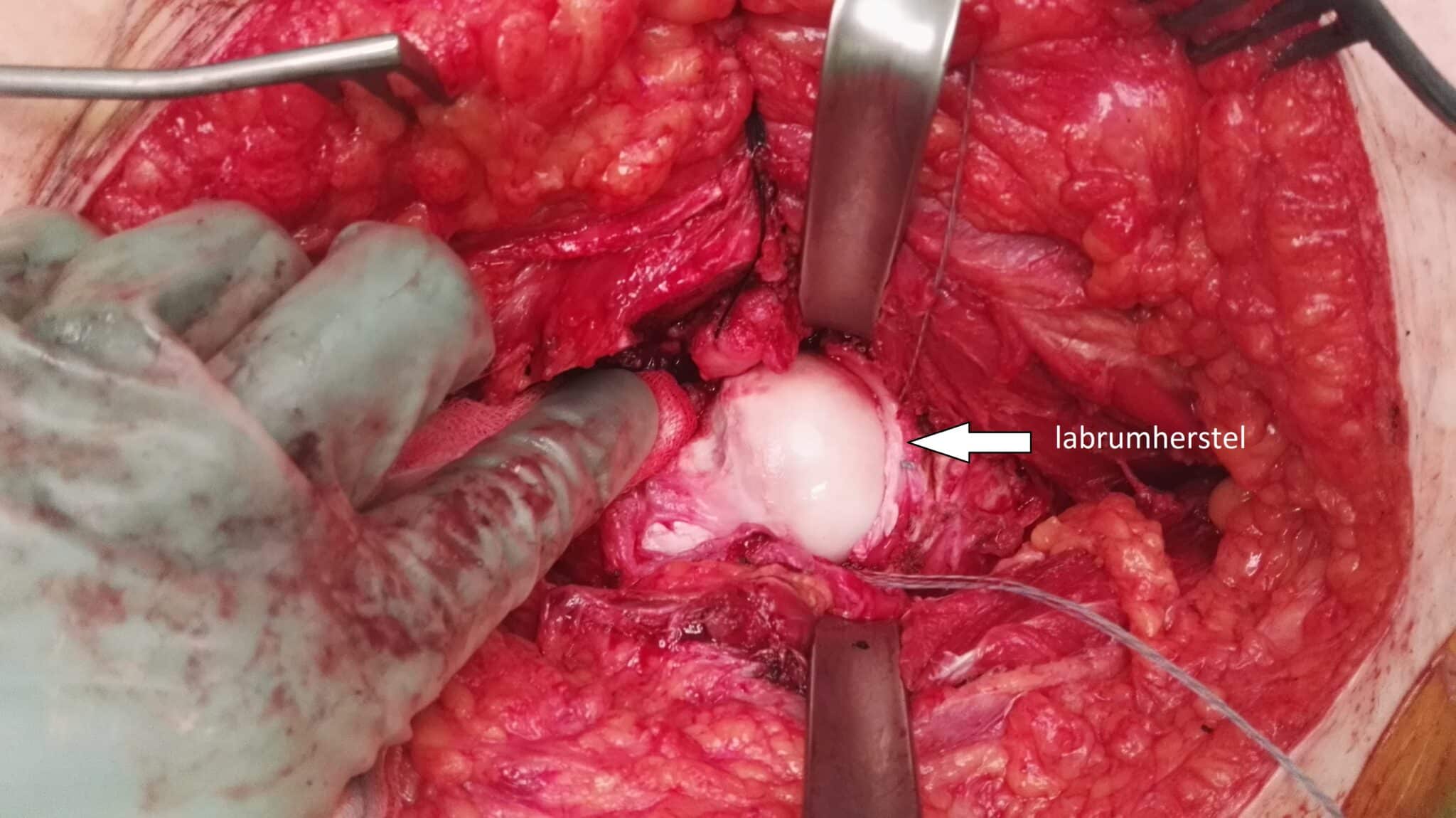
In sommige gevallen bevindt de anatomische afwijking zich eveneens aan de achterzijde van het heupgewricht. In een dergelijke situatie gebruikt de orthopedisch chirurg een open techniek, met name de chirurgische dislocatie van de heup. Via een laterale incisie voert deze een osteotomie van de grote trochanter uit en luxeert het heupgewricht. Dat geeft een 360°-zicht over de volledige heupkom en heupkop en zo is het mogelijk ook de meest complexe afwijkingen van het kraakbeen, labrum en bot te corrigeren (afb. 2&3). Hoewel het een meer invasieve en technisch complexe ingreep betreft, is deze procedure voor de moderne heupchirurg een onmisbaar wapen om het volledige spectrum van aandoeningen op een heupsparende manier te behandelen. Meerdere studies tonen bovendien aan dat het een veilige procedure is die voor een langdurig pijnvrij en functioneel heupgewricht kan zorgen, zonder dat er artrose optreedt.
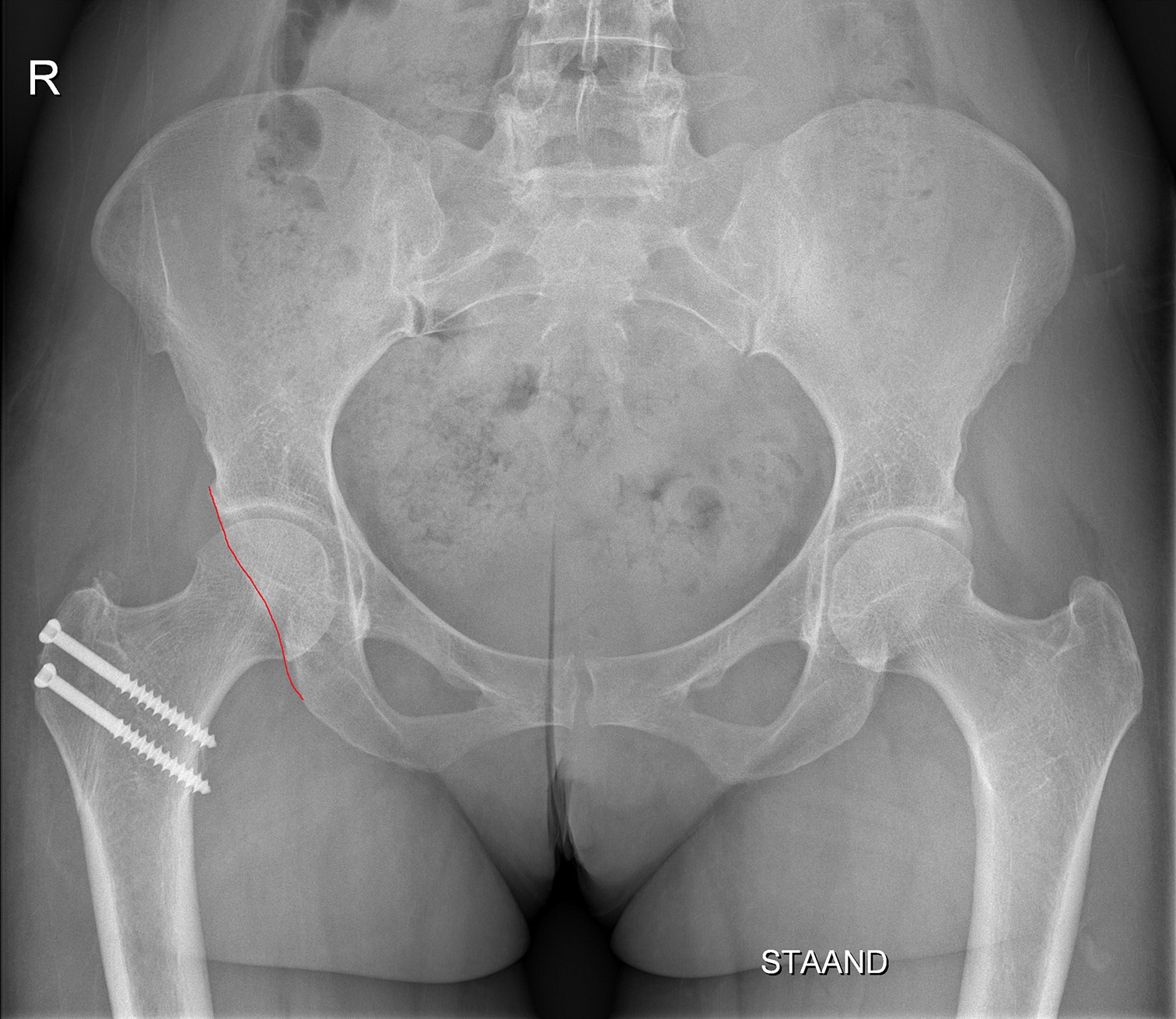
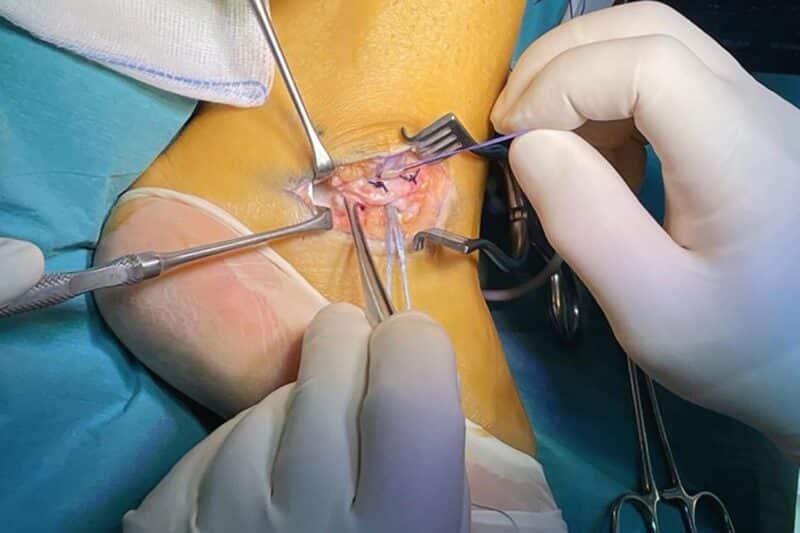
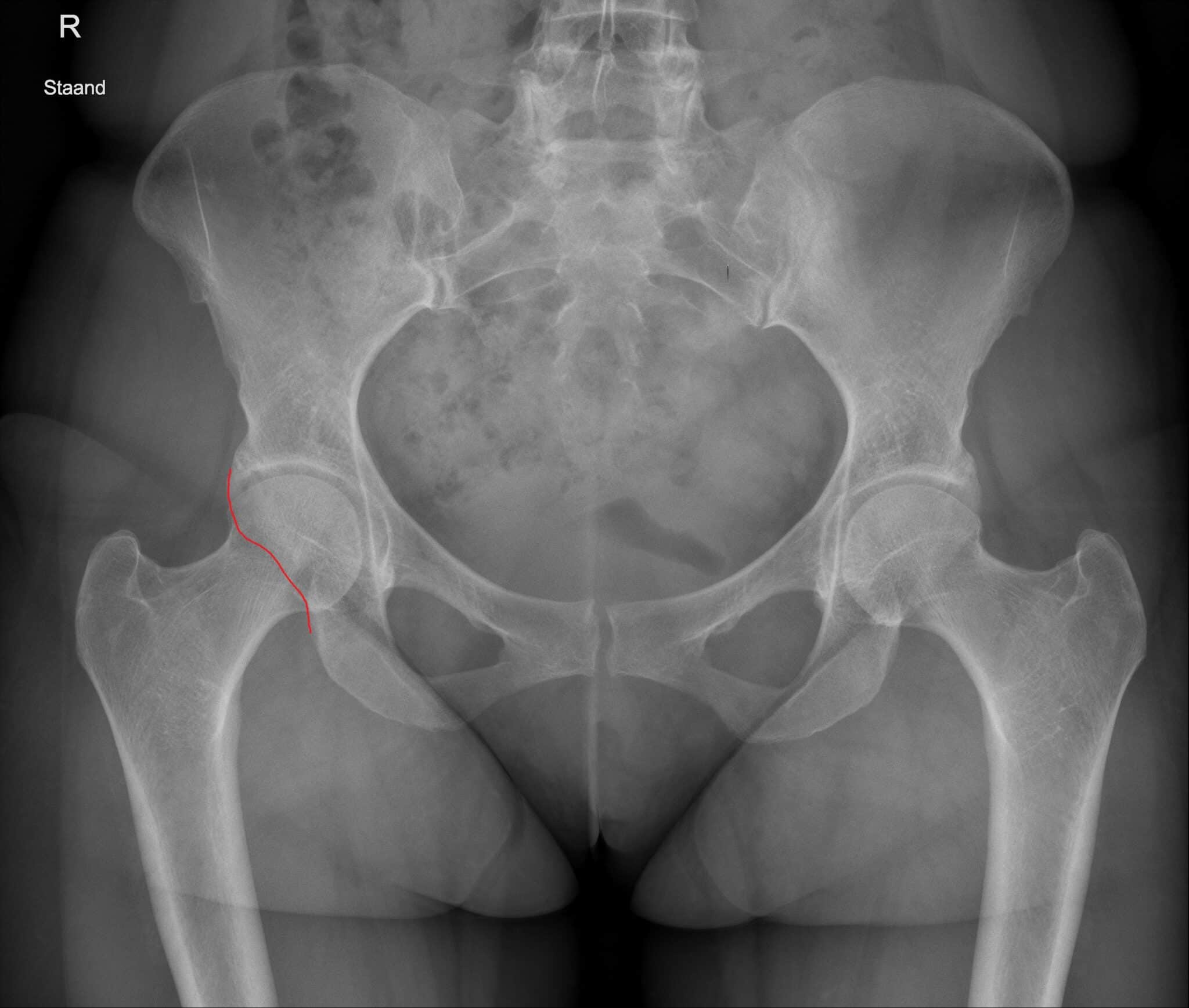
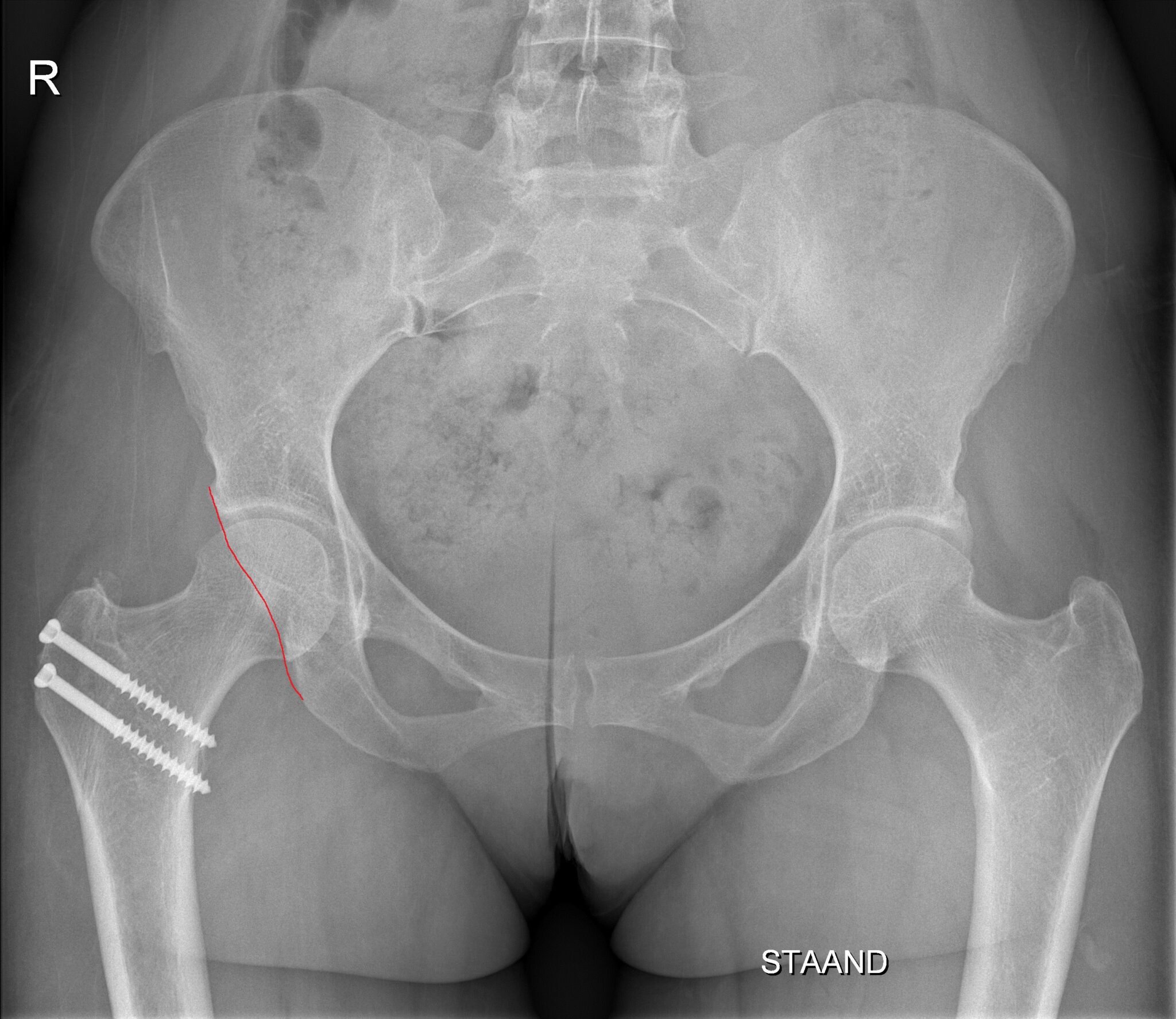
Peri-acetabulaire osteotomie
Indien de overdekking van de heupkop onvoldoende is en/of er sprake is van een abnormale versie van het acetabulum, kunnen bepaalde zones van kraakbeen overbelast worden. Hierdoor kan de patiënt pijn ervaren bij langdurig stappen en rechtstaan en kan vroegtijdige slijtage van het heupgewricht optreden. Bij onvoldoende beterschap van de pijnklachten met een conservatieve therapie kan een peri-acetabulaire osteotomie aangewezen zijn. Bij deze (open) procedure maakt de chirurg het acetabulum door middel van gecontroleerde osteotomieën los uit het bekken en fixeert het in de correcte positie door middel van schroeven. Het resultaat is een toegenomen overdekking van de heupkop en een betere verdeling van de krachten over het kraakbeen. Het team van het Zwitserse Universitair Ziekenhuis in Bern, waar deze procedure werd ontwikkeld, publiceerde recent de 30-jaarsresultaten van deze ingreep. Ze tonen aan dat het heupsparende effect van deze ingreep ook na 30 jaar behouden blijft.3
Orthoclinic experience
Het heupteam van Orthoclinic Brugge volgde wereldwijd intensieve fellowships bij leiders in het domein van de heupsparende chirurgie. Het heeft nu een jarenlange ervaring opgebouwd in deze nieuwe, complexe technieken en behandelde reeds honderden jonge patiënten en atleten met heuppijn. Dankzij de vroege implementatie van deze nieuwe technieken en de nauwlettende opvolging van innovaties en wetenschap in dit snel evoluerende domein, kan de dienst Orthopedie het volledige spectrum van heuppathologie behandelen, gaande van de klassieke prothesechirurgie (en revisiechirurgie) tot de meest recente en innovatieve heupsparende technieken. Zo is het nooit nodig om een compromis te sluiten bij de behandeling van heupaandoeningen in gelijk welke leeftijdscategorie.
De toekomst?
Een van de grootste uitdagingen in de moderne heupchirurgie, is voorspellen welke patiënten baat zullen hebben bij een heupsparende procedure. Conventionele radiografieën brengen osteoartrose van het heupgewricht, een belangrijke negatieve prognostische factor voor heupsparende chirurgie, slechts laattijdig aan het licht. Het huidige onderzoek spitst zich dan ook toe op methodes om kraakbeenschade in het heupgewricht vroegtijdig te detecteren. Door middel van NMR-scans met hoge resolutie, spatiale mapping en radiale reconstructies lukt het om degeneratieve afwijkingen van het kraakbeen veel sneller op te sporen. Dit zal de indicatiestelling voor het uitvoeren van heupsparende chirurgie nog verder verfijnen en de klinische resultaten verder verbeteren. Om deze resultaten te monitoren volstaan de klassieke klinische scores voor heuppatiënten (vb. Harris Hip Score, Oxford Hip Score, etc.) niet. Deze werden ontwikkeld voor oudere patiënten met gevorderde en terminale artrose van het heupgewricht waar een totale heupprothese aangewezen is en zijn niet gevoelig genoeg voor de jonge heuppatiënt. Een tweede uitdaging voor moderne heupchirurgen is dan ook verfijndere meetinstrumenten of PROMS (patient-reported outcome measurement scores) te ontwikkelen die specifiek bedoeld zijn voor de actieve, jonge en sportieve patiënt die een heupsparende ingreep ondergaat. Ten slotte is publicatie van deze resultaten in grote level I of level II studies nodig, gezien deze momenteel nog niet beschikbaar zijn voor dit nieuwe domein in de heupchirurgie. Op deze manier is het mogelijk om de plaats van heupsparende chirurgie te consolideren in de behandeling van de jonge patiënt met mechanische symptomen van de heup.
Referentie
- Schreurs BW, Hannink G. Total joint arthroplasty in younger patients: heading for trouble? Lancet. 2017 Apr 8;389(10077):1374-1375. doi:10.1016/S0140-6736(17)30190-3.
- Ganz R, Leunig M, Leunig-Ganz K, Harris WH. The etiology of osteoarthritis of the hip: an integrated mechanical concept. Clin Orthop Relat Res. 2008;466:264-272.
- Lerch TD, Steppacher SD, Liechti EF, Tannast M, Siebenrock KA. One-third of Hips After Periacetabular Osteotomy Survive 30 Years With Good Clinical Results, No Progression of Arthritis, or Conversion to THA. Clin Orthop Relat Res. 2017 Apr;475(4):1154-1168.
U kan hier het volledige artikel als pdf lezen