Dr. Sarah Saxena die zich onlangs bij de dienst Anesthesie en kritische zorgen aansloot, verrichtte diepgaand onderzoek naar perioperatieve neurocognitieve aandoeningen. Ze verdedigde recent haar doctoraatsthesis ‘Preventive and therapeutic physiopathological aspects of peri-operative neurocognitive disorders’, onder een consortium van Université Libre de Bruxelles en de Universiteit van Rijsel. In dit artikel geeft zij een overzicht van deze problematiek.
DE GESCHIEDENIS VAN PND
De Britse Psychiater Sir George Savage schreef in 1887 als eerste over postoperatieve cognitieve achteruitgang.
Hij was ook de eerste die verschillende gevallen van ‘krankzinnigheid’ na anesthesie of chirurgie documenteerde. Lange tijd geloofde men dat algemene anesthetica de boosdoener van PND (Perioperative Neurocognitive Disorders; PND) waren. Deze mening kreeg extra ondersteuning door klinische onderzoeken die langdurige cognitieve achteruitgang aantoonden bij oude ratten die vluchtige anesthetica toegediend kregen.
Toch kon men in meer gerichte onderzoeken geen verschil aantonen in de prevalentie, ongeacht of de chirurgische patiënt een algemene of een regionale anesthesietechniek had gekregen. Ook was er geen aantoonbaar verschil in de incidentie van postoperatieve cognitieve achteruitgang, ongeacht of de chirurgische patiënt een vluchtige of een intraveneuze algehele anesthesie toegediend kreeg.
EEN CORRECTE DIAGNOSE STELLEN
Perioperatieve neurocognitieve aandoeningen kunnen zorgen voor een vertraagd herstel, langere ziekenhuisopname en nadelige gevolgen voor de levenskwaliteit van patiënten, en dit tot meer dan één jaar na de ingreep. De incidentie van PND varieert in de literatuur tussen 15 en 50%, afhankelijk van de bestudeerde populatie en de chirurgische context 1. Helaas zijn deze getallen vermoedelijk een onderschatting omdat de diagnose van PND specifieke kennis en ervaring vraagt en omdat dit tot op heden niet systematisch getest wordt in de perioperatieve routine.
Om een correcte diagnose te stellen, zouden er zowel pre- als postoperatief cognitieve testen dienen te gebeuren. Voorbeelden van dergelijke testen zijn de MMSE (Mini-Mental State Examination) en de MOCA (Montreal Cognitive Assessment) score. Onderzoek naar PND gebeurt het best tegen een achtergrond van de natuurlijk bestaande progressie van cognitieve achteruitgang bij toenemende leeftijd. Dit bemoeilijkt echter de detectie van een versnelde achteruitgang van de cognitie als gevolg van een anesthetische en/of chirurgische procedure.
Een eenvoudige, snel te bepalen en meer praktische manier om PND te diagnosticeren in de dagelijkse kliniek, is via de ‘Animal Fluency Test’. Tijdens deze test moeten patiënten zoveel mogelijk dieren benoemen binnen 1 minuut. Indien het resultaat minder dan 13 is, is er een grote kans op een cognitieve aandoening en is het zinvol om uitgebreidere diagnostiek op te starten.
RISICOFACTOREN PND
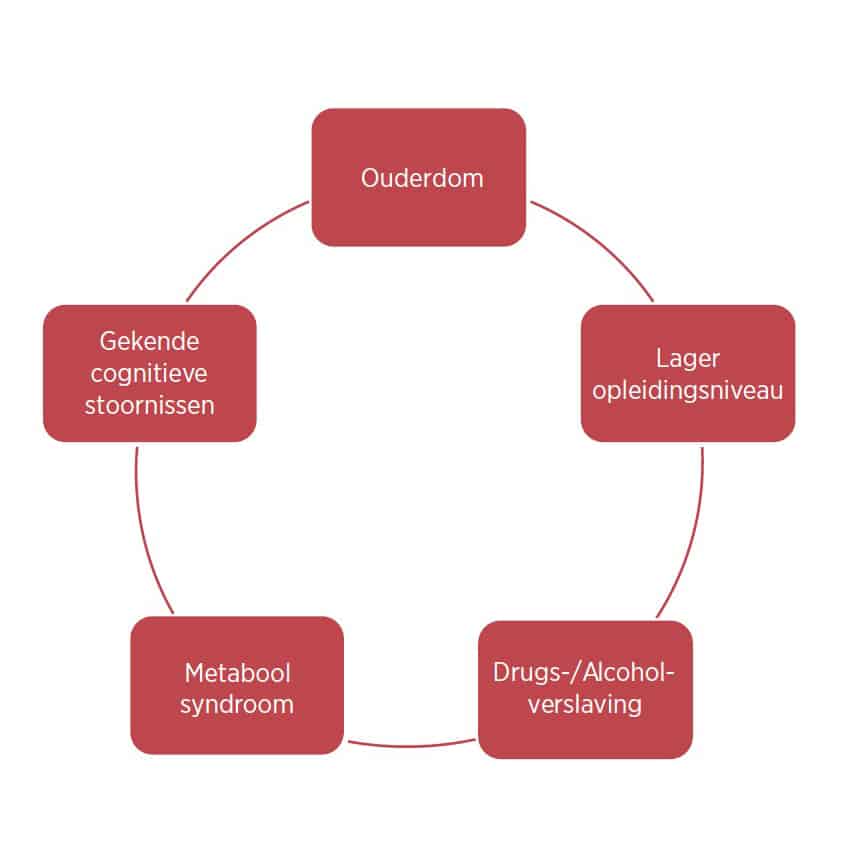
De belangrijkste risicofactoren om een gedaalde cognitieve functie te ontwikkelen na anesthesie en chirurgie is gevorderde leeftijd, een reeds vooraf bestaand lage cognitieve functie en een lager opleidingsniveau (zie ook Fig. 1.).
Fig. 1. Risicofactoren om een gedaalde cognitieve functie te ontwikkelen na anesthesie en chirurgie.
RECENT ONDERZOEK
Recent onderzoek focust op het causaal verband tussen het niet oplossen van een (neuro-) inflammatoire cascade en het optreden van PND. Die inflammatie is het gevolg van een fysiek trauma, opgelopen tijdens de chirurgische of anesthetische procedure en kan aanleiding geven tot orgaandysfuncties op afstand van het chirurgische veld, bijvoorbeeld door het ontwikkelen van herseninflammatie. Een van de doelstellingen van de toegediende anesthesietechnieken tijdens het perioperatieve traject is inflammatoire responsen adequaat onderdrukken.
PREVENTIEVE MAATREGELEN
Momenteel bestaan er geen effectieve behandelingen voor PND. Daarom is het erg belangrijk om de risicofactoren beter te begrijpen en preventieve maatregelen uit te werken, vooral bij risicopatiënten. Het is aangeraden om preoperatief geheugenverlies beter en vaker te documenteren tijdens de preoperatieve uitwerking. Daarnaast kan ook enkele weken na de ingreep een postoperatieve registratie gebeuren van de cognitieve conditie van de patiënt. Vooralsnog is het raadzaam om bij risicopatiënten vooraf een thuiszorgplan op te stellen zodat familie of vrienden kunnen bijspringen na de operatie (zie ook Fig. 2.).
Fig. 2. Enkele eenvoudige tips bij het perioperatief management van PND.
FOCUS OP PREHABILITATIE
Een nieuwe piste van het onderzoek richt zich op prehabilitatie. Artsen trachten hierbij het functionele vermogen van de patiënt zoveel mogelijk te verbeteren voor de operatie zodat de patiënt de nadelige cognitieve effecten van de door stress en trauma uitgelokte inflammatie beter kan weerstaan. Voorbeelden van prehabilitatie zijn: stimuleren van lichaamsbeweging, geheugentraining, voedingsoptimalisatie, slaaphygiëne en meditatie.
STIJGEND AANTAL PROCEDURES
Aangezien het wereldwijde aandeel van mensen van 60 jaar en ouder tussen 2015 en 2050 zal toenemen van 12 % naar 22 % en de wereldwijde operaties zullen
toenemen tot meer dan 300 miljoen procedures per jaar, zal de incidentie van perioperatieve neurocognitieve aandoeningen met bijhorende morbiditeit en mortaliteit toenemen 2. Daarom lanceerde de American Society of Anesthesiologists (ASA) in 2015 het Perioperative Brain Health Initiative met als doel de kennis en bekendheid van perioperatieve neurocognitieve aandoeningen te vergroten, zowel in de professionele wereld als bij organisaties die patiëntenbelangen verdedigen. Hoewel artsen, en meer specifiek anesthesiologen, zich steeds meer bewust lijken te zijn van deze groep van aandoeningen, zijn er nog weinig gegevens beschikbaar over hoe de perceptie van de patiënt is rond dit thema.
Op de vooropname-eenheid van het AZ Sint-Jan Brugge-Oostende AV, stellen artsen nu reeds vragen die peilen naar de aan- of afwezigheid van cognitieve aandoeningen en dit zeker bij oudere patiënten.
Dr. Sarah Saxena plant ook een observationele studie om de basiskennis van patiënten met betrekking tot PND en preventieve strategieën te beoordelen.
Afhankelijk van die bevindingen zal de dienst dan preventieve strategieën uitwerken voor de lokale situatie.
REFERENTIES
- Saxena S, Maze M. Impact on the brain of the inflammatory response to surgery. Presse Med.
2018 Apr; 47(4 Pt 2): e73-e81. - https://www.asahq.org/brainhealthinitiative