Leeftijdsgebonden maculaire degeneratie is de voornaamste reden van centraal gezichtsverlies bij 65plussers. De aandoening is epidemisch aan het evolueren bij de oudere Westerse populatie. Recente prevalentiestudies in de Verenigde Staten wijzen uit dat 7,3 miljoen mensen te maken hebben met vroege AMD in minstens één oog, en 1,75 miljoen (meer dan 10% van alle 80-plussers) met gevorderde AMD in minstens één oog. Nieuwe therapeutische ontwikkelingen hebben de prognose van deze aandoening verbeterd, zodat gezichtsverlies afgeremd kan worden en zelfs gezichtsverbetering mogelijk is.
Diagnose
De diagnose van maculaire degeneratie is gebaseerd op specifieke symptomen, een standaard oogonderzoek en specifieke testen, zoals een fluorescentie-angiografie en een optical coherence-tomografie.Patiënten kunnen asymptomatisch zijn of gezichtsverlies rapporteren met al dan niet een vervorming in hun beeld. Gewijzigde gezichtsscherpte op relatief korte tijd met beeldvervorming wijst vaak op een actieve, neovasculaire ziekte. Een vroege of intermediaire aantasting van de macula berust op drusen (kleine gele accumulaties van extracellulair materiaal ter hoogte van de Bruch’s membraan, die verschillen in aantal en grootte) en alteraties van het retinale pigmentblad (fig. 1 links).
Een gevorderde aantasting van de macula met gezichtsverlies wordt veroorzaakt door uitgebreide droge degeneratie (zogenaamde geografe atrofie van de macula) of door neovasculaire AMD. Geografe atrofie betekent verlies van fotoreceptoren, retinaal pigmentblad en choriocapillari saantasting.
Bij neovasculaire AMD (fig. 1 rechts) is er ingroei van nieuwe bloedvaten onder de macula, afkomstig van de choroidale circulatie (choroidaleneovascularisatie of CNV). Symptomen van neovasculaire AMD zijn bloedingen, exsudaten, pigmentbladopheffingen (loslatingen) en ontwikkeling van subretinaal vocht.
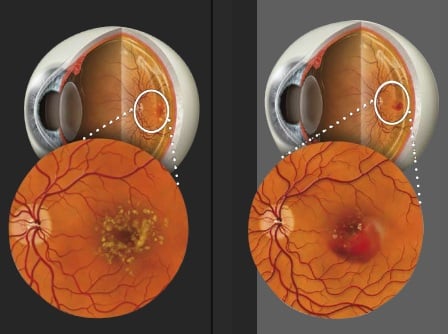
Figuur 1: Links: Droge maculaire degeneratie met drusen. Rechts: Vochtige, neovasculaire AMD
Met fluorescentie-angiografie kan choroidale neovascularisatie aangetoond worden en lekkage van de nieuwvaatvorming, wat wijst op een actieve ziekte (fig. 2).
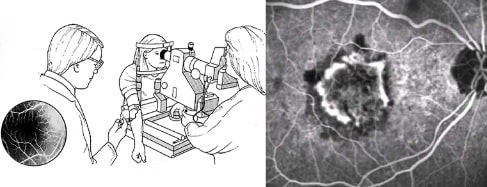
Figuur 2: Fluorescentie-angiografie, wat wijst op choroidale neovascularisatie
Optical coherence-tomografie is een nieuwe, niet-invasieve beeldvormingstechniek die berust op optische reflectie en waarbij men in staat is dwarsdoorsneden van het netvlies te maken in hoge resolutie. De verschillende netvlieslagen worden anatomisch weergegeven naast pathologische structuren. Dit onderzoek is onmisbaar bij de diagnose en opvolging van maculaire pathologie (fig. 3). Meer specifiek wordt vocht in de macula aangetoond door lekkage vanuit subretinale neovaten. Deze techniek wordt toegepast in AZ Sint-Jan AV.
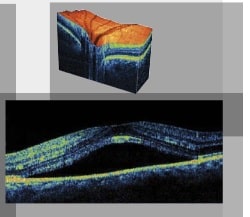
Figuur 3: OCT-beeld van de macula – aanzienlijke vochtophoping
Behandeling
De verschillende behandelingen beogen het destrueren of involueren van de groei van de subretinale neovascularisatie.
Laserfotocoagulatie:
Thermische laserfotocoagulatie van de neovasculaire membraan wordt al lang toegepast bij extrafoveale lokalisatie van deze nieuwvaatvorming. 50% van de patiënten hervalt echter na de behandeling.
Fotodynamische therapie:
Fotodynamische therapie met Verteporfin (Visudyne) betekende een vooruitgang in de behandeling van neovasculaire AMD, meerbepaald bij de vormen met subfoveale lokalisatie. De intraveneus ingespoten fotosensitieve stof Visudyne® concentreert zich in de neovasculaire membraan, waarna ze belicht wordt met laserlicht van een specifieke golflengte. Mits behandeling elke drie maanden, bekomt men met deze techniek vooral een vertraging in het visusverlies, maar zelden een visusverbetering.
Vasculaire endotheliale groeifactorblokkade of anti-VEGF behandeling:
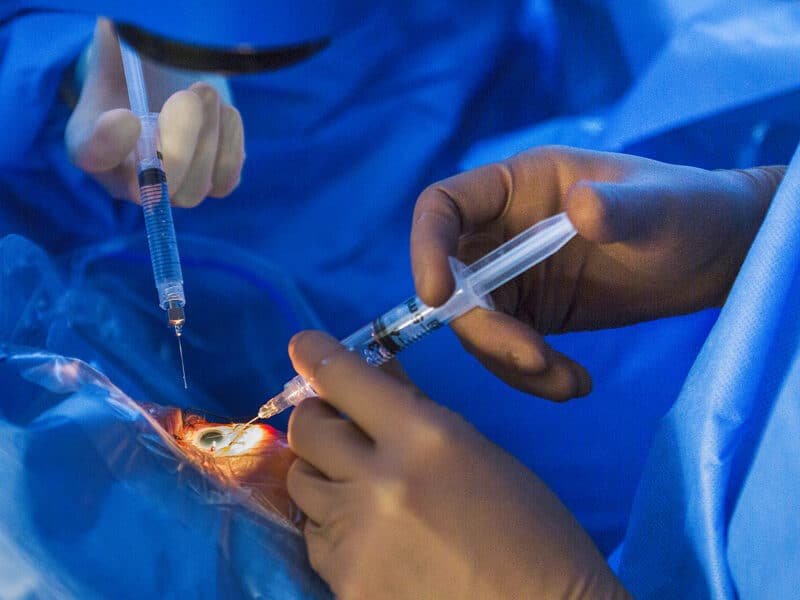
De vascular endothelial growth factor (VEGF-A), die gesecreteerd wordt in het oog, bevordert de angiogenesis en de vasculaire permeabiliteit. VEGF speelt een belangrijke rol bij de ontwikkeling van neovascularisatie bij de vochtige vorm van AMD.Er werd medicatie ontwikkeld gericht tegen VEGF, wat een grote sprong voorwaarts betekende in de behandeling van deze aandoening. De medicatie moet wel herhaald intravitreaal ingespoten worden (fig. 4).
Verschillende medicaties zijn reeds beschikbaar:
Pegaptanib (Macugen®:)
Pegaptanib is de eerste door de FDA (Food and Drug Association) goedgekeurde anti-VEGF medicatie (2004) voor de behandeling van neovasculaire AMD. Het is een aptamer dat de grotere isovorm 165 van VEGF-A bindt en neutraliseert.
Mits zes wekelijkse inspuitingen remt deze medicatie visusverlies af. Visusverbetering is nog niet aangetoond.
Pan-vasculaire endothelial growth factor inhibitie (Lucentis® , Avastin®)
Ranibizumab (Lucentis) en bevacizumab (Avastin) binden en neutraliseren alle biologisch actieve vormen van VEGF-A.
Lucentis:
Lucentis is een monoklonaal antilichaam dat in 2006 goedgekeurd werd door het FDA voor de behandeling van alle vormen van neovasculaire AMD.Gerandomiseerde prospectieve studies hebben de veiligheid en doeltreffendheid aangetoond van vierwekelijkse intravitreale injecties van Lucentis bij AMD. Bij 30% van de patiënten verbeterde de visus, 90% van de patiënten stabiliseerde.
Avastin:
Begin 2004, terwijl de fase IIIstudies voor Lucentis uitgevoerd werden, gingen onderzoekers in verschillende centra van start met het gebruik van Avastin bij AMD, eerst intraveneus, nadien intravitreaal. Dit product is een full-length antilichaam dat door het FDA goedgekeurd werd voor de behandeling van gemetastaseerd coloncarcinoma (inhibitie van bloedvatgroei in tumoren).
De eerste gunstige resultaten bij AMD waren vergelijkbaar met die van Lucentis en dit werd snel bevestigd door meerdere groepen. Aanvankelijk gestart als noodtherapie bij patiënten die niet in aanmerking kwamen voor conventionele behandeling zoals fotodynamische of lasertherapie, is de behandeling met Avastin ondertussen wereldwijd uitgegroeid tot eerstelijnsbehandeling bij neovasculaire AMD – en dit off-label.
Systemische toxiciteit bleek een theoretische zorg (trombo-embolische complicaties werden beschreven bij IV-gebruik van Avastin bij tumoren) en werd niet gerapporteerd bij de zeer lage dosis geïnjecteerd in het glasvocht van het oog.Ondertussen is een vergelijkend onderzoek tussen Lucentis en Avastin opgestart door het Amerikaanse National Eye Institute.
Een voordeel van Lucentis tegenover Avastin is de goedkeuring na doorgevoerde gerandomiseerde prospectieve studies. Een nadeel is dan weer de hoge kostprijs van deze frequent te herhalen medicatie. Een injectie Lucentis kost meer dan 1100 euro (sinds kort in België onder bepaalde voorwaarden wel terugbetaald), dit ten opzichte van 30 tot 50 euro voor 1 oculaire dosis Avastin. Eén ampule Avastin wordt namelijk in kleine porties van 0,05 cc verdeeld door de ziekenhuisapotheek.
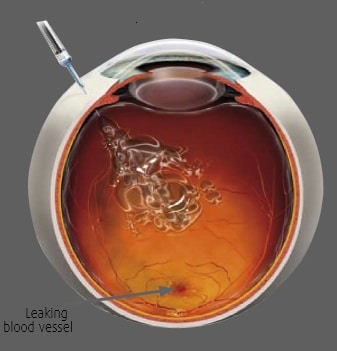
Figuur 4: Vasculaire endotheliale groeifactorblokkade of anti-VEGF behandeling
Besluit
Anti-VEGF behandeling is duidelijk doeltreffender dan de vorige behandelingen toegepast bij neovasculaire maculadegeneratie. Bij de meeste patiënten bekomt men een stabilisatie van de ziekte, bij een kleinere groep visusverbetering. Hoewel aanzienlijke vooruitgang geboekt is, blijft het zoeken naar optimale behandelingsschema’s waarbij in het bijzonder gestreefd wordt naar een vermindering van het aantal intravitreale inspuitingen. Momenteel is er op internationaal vlak ook een debat aan de gang over de kostprijs van de verschillende behandelingen. Hopelijk geven de lopende trials bijkomende duidelijkheid over deze snel evoluerende materie.
Referenties
1 Avastin and new treatments for AMD: where are we? [editorial]. Retina 2006, Oct; 26(8).
2 Ranibizumab for neovascular age-related macular degeneration. N Engl J Med., 2006 Oct 5; 355(14):1419-31.
3 The price of sight – ranibizumab, bevacizumab, and the treatment of macular degeneration. N Engl J Med., 2006 Oct 5; 355(14): 1409-12.