De incidentie van adenocarcinoom van de slokdarm en de gastrooesofageale junctie is sterk toegenomen in de laatste drie decennia. Daar waar hooggradige intra-epitheliale neoplasie en mucosaal carcinoom tot vijf jaar geleden een formele indicatie voor subtotale oesofagectomie waren, is nu bij geselecteerde patiënten een curatieve endoscopische endoluminale therapie mogelijk van het precursorletsel, de Barrett-slokdarm. Dr. Hans Orlent geeft in een interview meer uitleg bij de radiofrequente ablatietechniek (RFA) die in het AZ Sint-Jan Brugge-Oostende AV sinds 2011 wordt toegepast.
Barrett-slijmvlies is een metaplasie van het normale plaveiselepitheel van de slokdarm
naar een cilindercellig epitheel.
Barrett-slokdarm als voorbode van kanker
Barrett-slokdarm wordt gedefinieerd als een metaplasie van het normale plaveiselepitheel naar een cilindercellig epitheel.
“Dikwijls komt deze aan het licht aan de hand van klachten van zure reflux”, legt dr. Orlent uit. “Sommige mensen met zuurklachten hebben enkel een zure ontsteking, een oesofagitis, maar bij endoscopisch onderzoek zien we bij een deel van de patiënten ook al Barrett-slijmvlies. Aan een adenocarcinoom gaat niet altijd een Barrett-slokdarm vooraf, maar wel heel vaak en we weten dat Barrett-slijmvlies de voorbode kan zijn van kanker. Het jaarlijkse risico op het ontwikkelen van een adenocarcinoom bij patiënten met een niet-dysplastische Barrett-slokdarm wordt, afhankelijk van de gemelde reeksen, geschat tussen de 0,15 en 0,5%.”
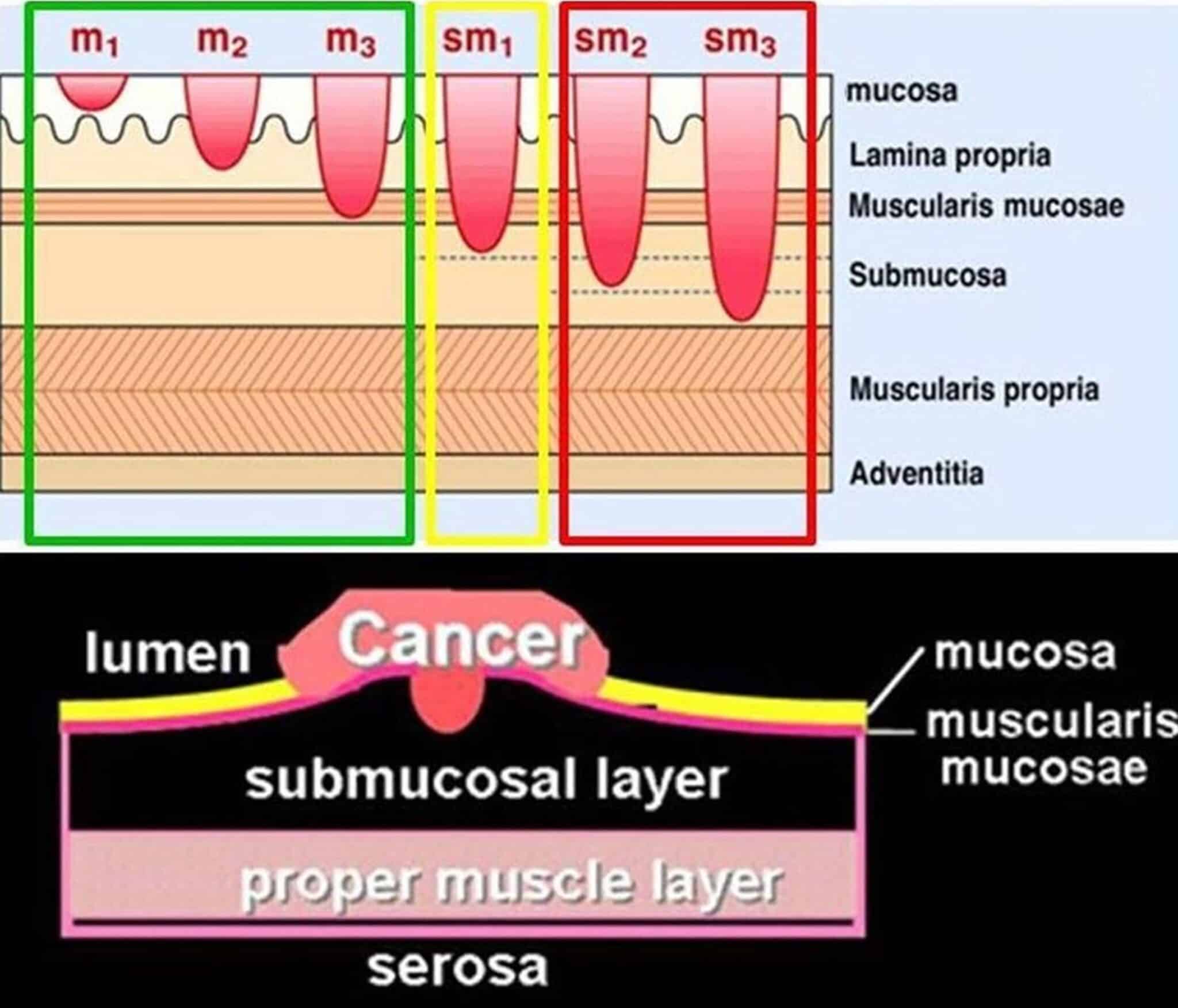
“De evolutie naar adenocarcinoom in een Barrett-slokdarm verloopt via een trage progressieve sequens van histopathologische afwijkingen: van laaggradige intra-epitheliale neoplasie (LGIN – low-grade intraepithelial neoplasia) over hooggradige intraepitheliale neoplasie (HGIN – highgrade intraepithelial neoplasia) tot adenocarcinoma. Aangezien Barrettslokdarm een premaligne aandoening is waarbij het ontstaan van een adenocarcinoom langzaam verloopt, is het mogelijk om patiënten te screenen door middel van endoscopie en op te treden wanneer er een evolutie zou zijn naar hooggradige dysplasie of naar een oppervlakkige kanker.”
Endoscopische opvolging
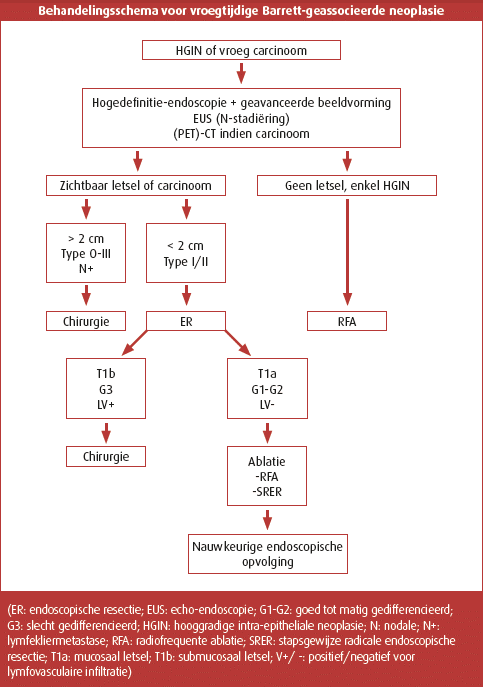
In de laatste vijf jaar trad er een significante verandering op in de behandeling van HGIN en vroegtijdige neoplasie in een Barrett-slokdarm. Waar HGIN en mucosaal carcinoom tot vijf jaar geleden formele indicaties voor subtotale oesofagectomie waren, is nu een curatieve endoscopische endoluminale therapie mogelijk bij een strikt geselecteerd deel patiënten. “Als we bij een endoscopie Barrett-slijmvlies zien in de slokdarm, gaan we die patiënt altijd opvolgen, ongeacht de lengte van het columnair epitheel, omdat we weten dat de kans op evolutie naar slokdarmkanker bestaat”, vervolgt dr. Orlent.
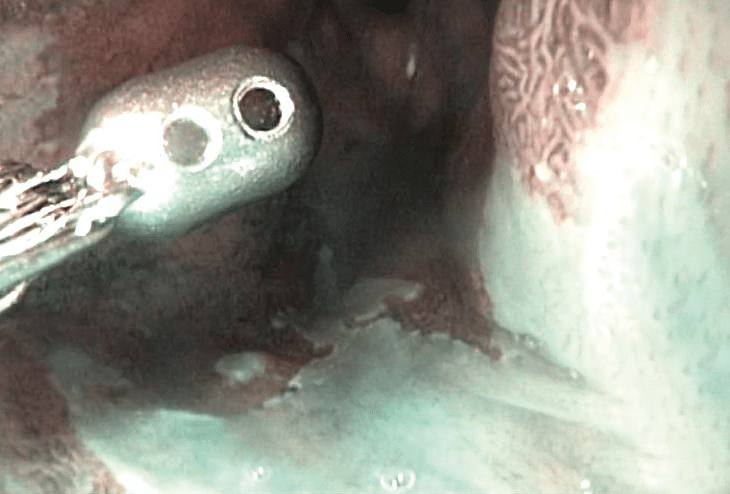
Het Barrett-slijmvlies wordt endoscopisch geïnspecteerd om eventuele afwijkingen op te sporen
“Meestal starten we met een behandeling met een zuurremmer en inspecteren we het Barrett-slijmvlies een tweede keer grondig endoscopisch om eventuele afwijkingen op te sporen. Zijn er geen neoplastische veranderingen, dan doen we driejaarlijks een opvolgingsonderzoek. Zijn die er wel, dan nemen we er goede biopsies van om uit te sluiten dat er al intra-epiteliale neoplasie is, een tussenstap op weg naar kanker. Er zijn objectieve criteria die ons toelaten te beslissen of iemand toch best wordt doorverwezen naar de chirurg of via een endoluminele therapie kan geholpen worden.”
Strikte selectie van patiënten
De therapie bestaat meestal uit de combinatie van een endoscopische resectie (ER) van zichtbare letsels, gevolgd door twee RFA-sessies van het overige dysplastische Barrett-epitheel. Enkel patiënten met hooggradige dysplasie in de slokdarmbiopten of een oppervlakkige, vlakke en niet geülcereerde tumor kleiner dan 2 cm die bij het histologisch onderzoek goed gedifferentieerd is (een zogenaamd T1aletsel), komen in aanmerking voor RFA.
“Blijkt uit de endoscopische resectie dat er toch kans is op lymfovasculaire infiltratie, dan wordt de patiënt doorverwezen naar de slokdarmchirurg”, zegt dr. Orlent. “Na een endoscopische resectie is het belangrijk om de resectieplaats te laten uithelen; een hoge dosis zuurremming moet dat proces faciliteren. Als er enkel dysplastische afwijkingen zijn zonder mucosale verdikkingen en zonder afwijkingen die zouden kunnen wijzen op een oppervlakkige kanker van het slokdarmslijmvlies, kunnen we meteen RFA zonder voorafgaande resectie overwegen. De ablatietechniek vernietigt immers afdoend het oppervlakkige slijmvlies tot een diepte van ongeveer 500 micron, maar zou geen doeltreffende therapie zijn voor een kleine oppervlakkige kanker, die in de diepte niet voldoende geableerd zou zijn.”
Ballonkatheter verzekert mucosale appositie
“We wachten twee à drie maanden na een endoscopische resectie vooraleer de volgende stap te zetten: de RFA van het overblijvende Barrett-epitheel”, gaat dr. Orlent verder. “Hierbij geven we op gecontroleerde wijze radiofrequentieenergie af tegen het Barrett-slijmvlies. De controle wordt verzekerd via algoritmen in de generator, maar ook door gebruik te maken van verschillende diameters van ballonkatheters. Die zijn zodanig samengesteld dat de ablatieelektrode zich rondom de ballon bevindt en dat er bij het opblazen een uitstekende mucosale appositie ontstaat. In een eerste fase voeren we een circumferentiële ablatie uit over de hele lengte van het Barrett-slijmvlies in de slokdarm. Door middel van een gastroduodenoscopie inspecteren we altijd eerst grondig het hele traject en vervolgens doen we stapsgewijs een aantal handelingen om tot een volledige ablatie te komen. Na het grondig afspoelen van het slijmvlies bepalen we de diameter van de ablatiekatheter die we nodig hebben. In de volgende stap gebruiken we de ablatiekatheter en gaan we overlappend, stapsgewijs het hele Barrett-segment ableren. Het is belangrijk om erop toe te zien dat er geen resteilanden overblijven na zo’n techniek. Daar hebben we meestal meer dan één behandelsessie voor nodig. In de tweede sessie behandelen we telkens ook de overgang tussen slokdarm en maag mee, om te voorkomen dat er in die zone Barrettrecidief zou ontstaan.”
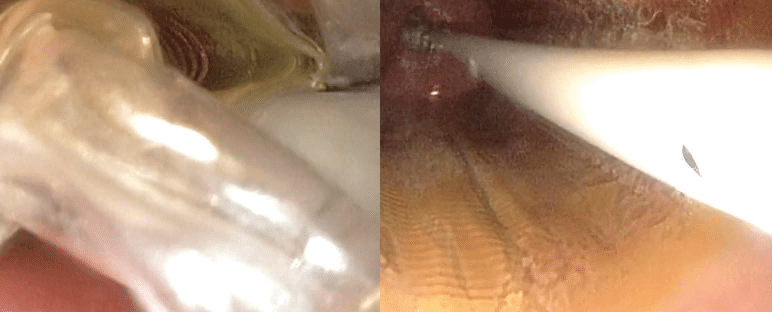
De ballonkatheter is zodanig samengesteld dat de ablatie-elektrode zich rondom de ballon
bevindt en dat er bij het opblazen een uitstekende mucosale appositie ontstaat.
Goede resultaten
“Alle procedures die we in ons centrum uitvoeren, registreren we – samen met de vijf andere centra die deze techniek in België uitvoeren – in een nationaal register dat de kwaliteitsparameters en het langetermijnsucces registreert”, aldus dr. Orlent.
RFA resulteert in een complete eradicatie van neoplasie in 80 en 90% voor HGIN en LGIN respectievelijk. In combinatie met ER lijkt RFA de optimale bijkomende ablatietechniek: na het verwijderen van alle zichtbare letsels resulteert additionele RFA in 100% eradicatie van neoplasie en 83% eradicatie van intestinale metaplasie. Er is vastgesteld dat er ook vijf jaar na het uitvoeren van de therapie geen recidief van Barrett-weefsel meer was.
Minimale hinder
Deze procedures gebeuren op een ambulante basis en houden voor de patiënt dan ook geen postoperatief herstel in. De hinder achteraf is meestal beperkt: wat ongemakken achter het borstbeen, soms met een lichte pijn, waarvoor een gewone pijnstiller al volstaat. Soms is er beperkte hinder bij de voedselpassage de eerste dagen na het onderzoek of een kortstondige, beperkte temperatuurstijging. Een hoge dosis zuurremmer bevordert de heling en maakt de meeste mensen al na een paar dagen klachtenvrij. Dr. Orlent benadrukt dat een goede endoscopische opvolging na een dergelijke techniek wel zeer belangrijk blijft.
Download het artikel als pdf-bestand.
Copyright © 2014 AZ Sint-Jan Brugge-Oostende AV. Alle rechten voorbehouden. De inhoud (zowel teksten als afbeeldingen) van dit magazine is auteursrechtelijk beschermd. Niets uit deze uitgave mag vermenigvuldigd of doorgegeven worden aan derden zonder schriftelijke toelating van de uitgever.