Begin jaren 90 begon de dienst Neurologie met polysomnografie, of ‘slaaptests’, in het slaaplabo en startte de dienst Longziekten met consultaties voor het slaapapneusyndroom en de toen nog vrij revolutionaire CPAP-behandeling. Inmiddels telt het slaaplabo vier bedden die zeven dagen op zeven draaien, heeft de dienst Longziekten een 2000-tal actieve CPAP-gebruikers en zijn de therapeutische opties voor (vooral obstructief) slaapapneusyndroom aanzienlijk uitgebreid.
SLAAPAPNEU EN SLAAPAPNEUSYNDROOM
Volgens de definitie valt bij een apneu de ademhaling gedurende minstens 10 seconden ongeveer volledig stil. Bij een hypopneu daalt de amplitude van de ademhaling met 50% of meer ten opzichte van de basislijn. Om van hypopneu te spreken, moet deze daling gepaard gaan met een of meerdere van deze kenmerken: een O2-desaturatie van minstens 3%, ronchopathie of beëindiging door een ontwaakreactie (arousal).
Types apneu
- Een centrale apneu houdt in dat de ademhaling stilvalt en dat het lichaam ook geen ademhalingsinspanning levert. Meestal ligt de oorzaak hier in een neurologische aandoening zoals CVA of sommige neuromusculaire aandoeningen of is ze te zoeken in medicatie, verblijf in een hooggebergte of cordecompensatie. In het laatste geval gaat het om een heel typische vorm van centrale apneu, namelijk waxing and waning van de respiratie, ook wel Cheyne-Stokes-ademhaling genoemd.
- Bij obstructieve apneu valt de ademhaling repetitief stil als gevolg van een collaps van de bovenste luchtweg tijdens de slaap, terwijl thorax en abdomen (soms verwoede) pogingen leveren tot paradoxale ademhaling, met grote intrathoracale drukverschillen tot gevolg.
- Gemengde apneu start als centrale en eindigt als obstructieve apneu. Het wordt bij de scoring van het polysomnografierapport bij de obstructieve casussen geteld.
Prevalentie
Afhankelijk van de gehanteerde definitie liggen de prevalenties voor obstructief slaapapneu (hypopneu, afgekort OSA(H)) torenhoog: in de VS lijdt naar schatting 15% van de mannen en 5% van de vrouwen aan obstructief slaapapneusyndroom (OSAHS) met een apneu/hypopneu-index (AHI) van minstens 5 per uur plus symptomen, of aan OSAH met een AHI van 15 per uur of meer. De AHI is het aantal apneusen hypopneus per uur slaap. OSA is frequenter bij mannen, postmenopauzale vrouwen, Afro-Amerikanen en morbide obesitaspatiënten. Craniofaciale en bovensteluchtwegafwijkingen verhogen eveneens de kans op OSA, ook bij niet-obese personen. Bij heel wat medische aandoeningen ligt de prevalentie van OSA hoger, waaronder congestief hartfalen, hypertensie, het obesitashypoventilatiesyndroom, eindstadium nierfalen, type 2 diabetes mellitus, chronische longaandoeningen, CVA en TIA, zwangerschap, acromegalie, hypothyreose, polycystische ovaria, de ziekte van Parkinson, het floppy eyelid– syndroom … Heel wat medische specialismen moeten dus bedacht zijn op deze aandoening.
Klinisch
De klinische presentatie van OSA varieert: slaperigheid overdag, fatigue, nietverkwikkende slaap, ochtendhoofdpijn, tijdens de slaap snurken (hoge sensitiviteit, maar lage specificiteit), verstikkingsverschijnselen vertonen of naar adem snakken (lagere sensitiviteit, maar hoge specificiteit), xerostomie bij het opstaan. Veel patiënten klagen over herhaalde ontwaakreacties ’s nachts en 1 op de 3 over insomnie in plaats van hypersomnolentie. Nycturie wordt vaak vermeld, en soms ook nachtelijke angina pectoris of palpitaties in het kader van voorkamerfibrillatie. Voor diagnose zijn de volgende elementen klinisch relevant: eventuele obesitas, een brede nek, een brede lendenomtrek en predisponerende NKO-factoren, met name retro- of micrognathie, macroglossie, tonsilhypertrofie, laterale peritonsillaire vernauwing, een lange of dikke uvula, een nauw palatum, neusseptumdeviatie, nasale poliepen en de craniofaciale gegevens. Afhankelijk van de klachten van de patiënt komt deze terecht bij de huisarts, pneumoloog, neuroloog, internist, NKO-arts, MKAchirurg of psychiater. OSA is geen zuiver klinische diagnose en vraagt bevestiging door een objectieve test. In het ziekenhuis opgenomen polysomnografie is daarbij de gouden standaard. Eens de diagnose bevestigd en de ernstgraad van nachtelijke overlast bekend, wordt samen met de patiënt gekozen uit een waaier van therapeutische opties.
Diagnose
Traditioneel wordt OSA ingedeeld als:
- mild: AHI of respiratory disturbance index (RDI) van 5 tot 14 respiratoire events per uur.
- matig: AHI of RDI van 15 tot 30 respiratoire events per uur.
- ernstig: AHI of RDI van 30 of meer respiratoire events per uur.
Statistisch neemt de kans op klachten overdag en op metabole dysfunctie en cardiovasculaire aandoeningen en mortaliteit toe met de ernst van de OSA. Voor de diagnose en therapie van slaapapneu zijn teamwerk en multidisciplinariteit geen loze begrippen. Een belangrijke rol is weggelegd voor de dienst Mond-, kaak- en aangezichtchirurgie (MKA), die sinds begin 2017 het mandibular advancement device (MAD) aanbiedt als terugbetaalbare obstructief slaapapneu (OSA)-behandeling. Inmiddels heeft deze een 118-tal MAD-patiënten op de teller. Nazicht door een neus-, keel- en oorarts is zeer belangrijk en ook de dienst Neus-, keel- en oorziekten (NKO) heeft een therapeutisch arsenaal. Tot slot roepen de longartsen ook de hulp in van de diëtisten en soms krijgt de patiënt het advies om bariatrische heelkunde te overwegen.
CPAP-THERAPIE
Alle internationale richtlijnen bevelen aan om naast de aanpak van levensstijlfactoren continuous positive airway pressure (CPAP) als (initiële) therapie aan te bieden. CPAP zorgt voor een positieve faryngale transmurale druk zodat de intraluminele druk de omringende druk overstijgt. CPAP stabiliseert ook de bovenste luchtweg door een toegenomen eindexpiratoir longvolume. Het doel is collaps van de bovenste luchtweg te verhinderen. Sommige patiënten, zeker indien ze aan milde tot matige OSA lijden, verdragen CPAP niet of weigeren deze behandeling. Een MAD kan voor hen een alternatieve oplossing bieden. Aan geselecteerde patiënten kan bovensteluchtwegchirurgie of maxillomandibulaire osteotomie voorgesteld worden.

Rol pneumoloog en consultatiedienst Longziekten
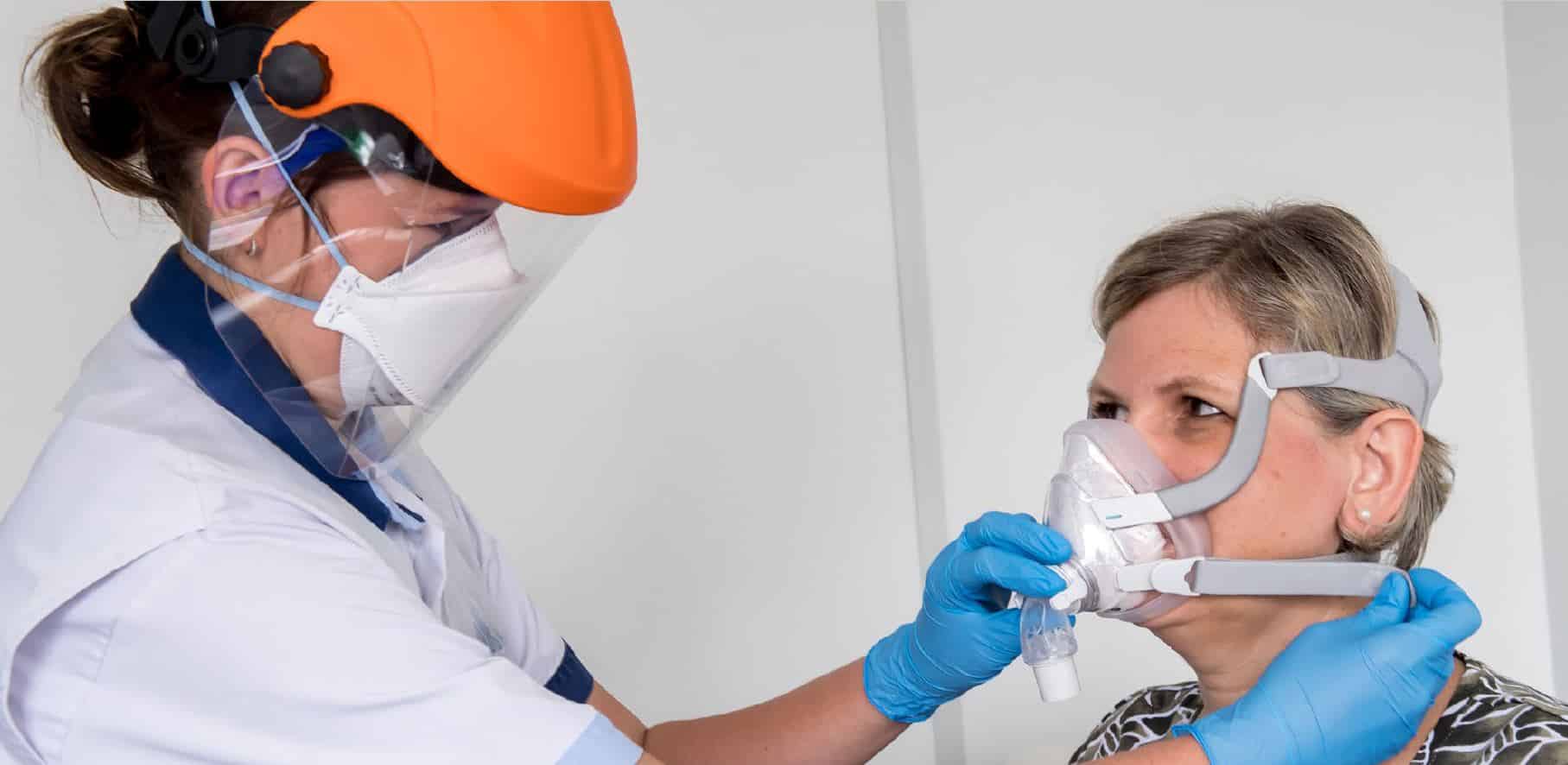
Tijdens de consultatie pneumologie wordt de patiënt ingelicht over de aandoening, de risicofactoren, de wenselijkheid van gewichtsreductie en eventueel van aanpassing van de slaaphouding, met name ruglig vermijden, indien het om positional OSA (POSA) gaat. Deze krijgt uitleg over hoe alcohol en benzodiazepines een negatieve invloed hebben op OSA. Indien de keuze op CPAP valt, voor volwassenen nog steeds de hoeksteen van de behandeling voor OSA, licht de pneumoloog naast het basisprincipe ook de te verwachten effecten, bijwerkingen, terugbetalingscriteria en de vereiste opvolging toe. Kort nadien wordt de patiënt verwacht bij de CPAP-verpleegkundige, die de praktische uitleg verstrekt. Deze leert de bediening van het toestel aan en helpt bij de keuze van een passend masker in functie van de gelaatsstructuur van de patiënt, het feit of deze al dan niet met de mond open slaapt en diens eigen voorkeur. Zo nodig wordt een bevochtiger aangesloten op het apparaat. Bij een klassiek CPAP-toestel wordt een vaste druk ingesteld, bepaald op basis van het gewicht van de patiënt, diens NKO-anatomie en de ernstgraad van de nachtelijke OSA.
In België is voor de terugbetaling door het RIZIV een tweede polysomnografie vereist mét behandeling, om een gunstige evolutie te bewijzen. Terugbetaling via een dagprijs kan ten vroegste de dag na die tweede slaaptest ingaan. Sinds 2017 kan voor geselecteerde patiënten, met name deze zonder comorbiditeiten, ook een minder laborieuze polygrafie volstaan. Indien uit de tweede slaaptest nog een te hoge residuele AHI blijkt, geeft de pneumoloog de verpleegkundigen of technici de opdracht om de druk van het CPAP-toestel aan te passen. Zij zijn ook verantwoordelijk voor de oplossing van vragen of problemen van patiënten, de opvolging van de CPAP-toestellen en -maskers en het bijhouden van de stock. Verder dienen ze samen met het secretariaat en de pneumologen de aanvragen en goedkeuringen in en volgen deze op.
Veel centra gebruiken de tweede polysomnografienacht als titratienacht en bepalen de benodigde CPAP-druk aan de hand van de metingen die nacht, al dan niet met een auto-CPAP-toestel. Op basis van die gegevens geven ze dan een gewoon CPAP-toestel aan de patiënt mee aan een druk die het merendeel van de apneus en hypopneus heeft onderdrukt. Deze werkwijze geldt (nog) niet op campus Sint-Jan. Een pressure relief-instelling, waarbij bij het begin van de expiratie kortdurend een iets lagere positieve druk geleverd wordt, kan dienen om het comfort van en de tolerantie voor de behandeling te verbeteren. Auto-CPAP registreert veranderingen in de luchtstroom, in druk in het circuit of een vibratoire snurk. Binnen een bepaalde onder- en bovengrens past deze het drukniveau daaraan aan. Klinische superioriteit boven gewone CPAP voor onderhoudstherapie is er niet.

Terugbetalingscriteria
De terugbetalingscriteria zijn vrij streng in België: voor obstructieve slaapapneubehandeling moet de obstructieve AHI minstens 15 per uur bedragen. Patiënten met een AHI van 5 tot 15 per uur plus symptomen vallen derhalve uit de terugbetalingsboot. Een eerste terugbetalingsaanvraag voor CPAP kan voor maximum drie maanden. Kort voor de einddatum wordt de patiënt terug op de consultatiedienst verwacht voor uitlezing van het toestel. Voor verlenging vraagt het RIZIV namelijk bewijs dat de gemiddelde therapiecompliance minstens 4 uur per nacht bedraagt. Bij goede compliance is aanvraag tot verlenging dan per jaar mogelijk.
WAT IN CORONATIJDEN?
Half maart legde de coronacrisis het slaaplabo stil. Patiënten die reeds CPAP-goedkeuring kregen en sindsdien terug hadden moeten komen voor hun heraanvraag zagen hun consultatie geannuleerd. Het RIZIV verklaarde zich wel akkoord om hen een automatische verlenging voor zes maanden toe te staan, maar er stelden zich wel praktische problemen. Wat met defecte toestellen of versleten materiaal? Hoe zit het met therapiecompliance? … En waar moet de patiënt zelf rekening mee houden? De gegevens zijn beperkt en suggereren dat CPAP potentieel tot verhoogde verspreiding van druppels en dus mogelijk coronabevattende partikels leidt. Voor gezonde personen geldt het advies om CPAP thuis gewoon verder te zetten. Bij mogelijke of bewezen SARS-CoV-2-infectie moeten patiënten die niet alleen wonen CPAP tijdelijk niet gebruiken of in een andere slaapkamer, dus in quarantaine, met CPAP slapen. Of de patiënt zelf gereïnfecteerd kan worden vanuit de slang, de filters en/of het masker is onbekend. Opgenomen COVID-19-patiënten krijgen mogelijk de vraag om CPAP niet te gebruiken, om het zorgpersoneel niet in gevaar te brengen. Indien dit niet haalbaar is voor de patiënt wordt gevraagd het toestel uit te zetten en minstens 1 uur te wachten alvorens een zorgverlener de kamer inkomt, of om een extra tussenstuk te gebruiken om het lek via de uitademingspoort te verhinderen.
Inmiddels is het slaaplabo weer opgestart. Nieuwe patiënten worden opgeroepen om hun terugbetaling in orde te krijgen. Protectie van het personeel is primordiaal. Een of twee dagen voor de opname krijgt de patiënt een PCR-test, met vanzelfsprekend uitstel van de opname bij positief resultaat. De kamer binnengaan gebeurt enkel indien echt nodig, voorzien van het nodige beschermingsmateriaal, liefst met spatbril of gelaatsschild, vochtondoorlaatbare schort en eendenbekmasker. Ook goede verluchting van de kamer, bij voorkeur de hele nacht, is vereist.
U kan hier het volledige artikel als pdf lezen