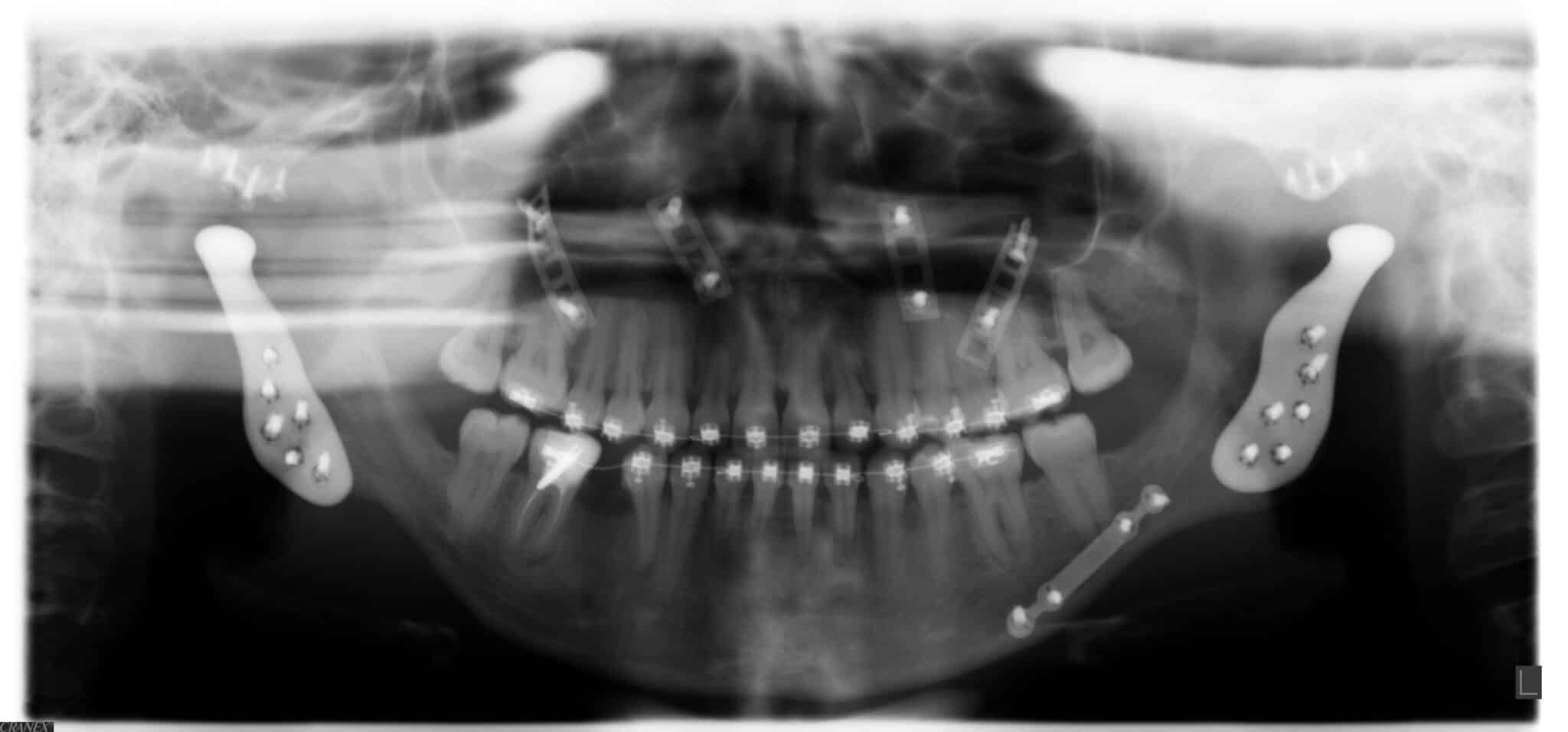
Recent voerde de dienst Mond- kaak- en aangezichtschirurgie op campus Henri Serruys met succes een reconstructie van beide kaakgewrichten met een totale gewrichtsprothese uit bij een jonge patiënte die zich in 2012 presenteerde met pijnklachten over het rechter en linker kaakgewricht en retrognathie van de onderkaak.
Pijn aan het kaakgewricht
Het kaakgewricht bestaat uit een kaakkop of condylus die articuleert ter hoogte van de schedelbasis. De gewrichtsruimte is opgebouwd uit een bovenste en onderste compartiment met een tussenliggende discus die translatie en rotatie van de condylus mogelijk maakt. Epidemiologische studies tonen aan dat ongeveer 5 % van de populatie een huisarts, tandarts of kaakchirurg consulteert wegens pijn ter hoogte van het kaakgewricht. Het gaat om pijn in het kaakgewricht die vooral preauriculair gelokaliseerd is en toeneemt bij belasting van het gewricht. Houden de klachten langdurig aan dan zal de pijn uitstralen naar de slaapstreek, de hals en de zygoma. Ontstaat er een luxatie van de discus naar anterieur, dan zal de patiënt een klik gewaarworden wanneer deze de mond opent en sluit.
Retrognathie van de onderkaak
De initiële behandeling van het kaakgewricht is conservatief en bestaat uit antiflogistica, fysiotherapie en relatieve rust van het gewricht. Bij patiënten die knarsen met de tanden kan een opbeetplaat nuttig zijn. Bij persistentie van de pijnklachten of toename van de trismus is een artroscopie van het bovenste compartiment van het kaakgewricht een optie. De techniek van de kaakkopartroscopie en de resultaten zijn reeds beschreven in een andere azlink-publicatie in 2015 (ref. www.azlink.be). Dit artikel stelt een casus voor van een jonge patiënte die na een kaakosteotomie van de onderkaak een idiopathische condylaire resorptie (ICR) ontwikkelde. Bij ICR treedt door verlies aan botmassa en -volume een retrognathie van de onderkaak op die al dan niet gepaard gaat met pijn in het kaakgewricht. De etiologie van ICR is niet zo duidelijk, maar het komt vooral voor bij jonge vrouwen na een orthodontische behandeling, kaakcorrectie of trauma. Vaak waren er reeds kaakgewrichtsklachten voor de ingestelde behandeling.
Non-respons op conservatieve behandeling
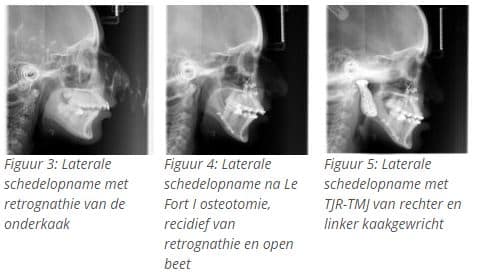
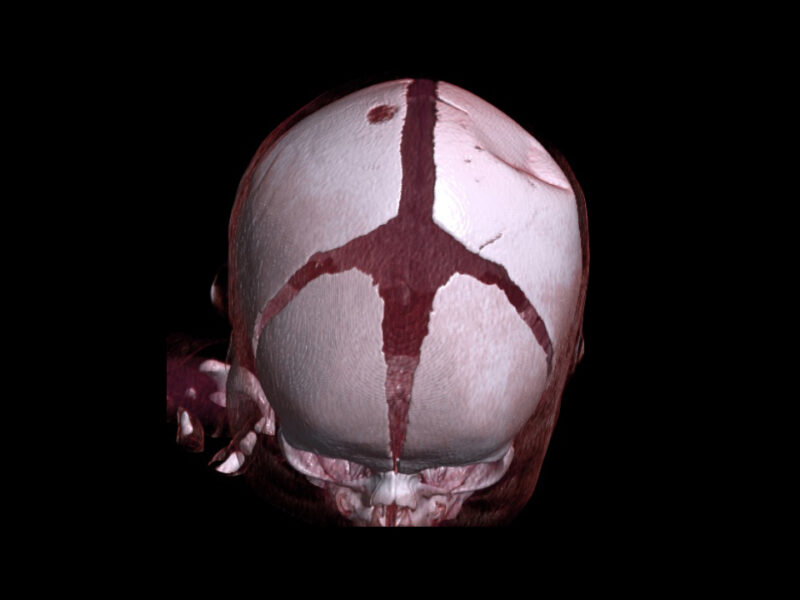
Een jonge patiënte van 19 jaar presenteerde zich in 2012 met pijnklachten over het rechter en linker kaakgewricht en een retrognathie van de onderkaak van 9 mm (Fig. 3). Een MRI van de kaakgewrichten toonde bilateraal een anterieure luxatie van de discus met beginnende degeneratieve veranderingen van het kraakbeen. Initieel kreeg de patiënte een conservatieve behandeling. Wegens non-respons volgde een bilaterale artroscopie met lysis en lavage van beide kaakgewrichten. Postoperatief was er duidelijke pijnvermindering gedurende enkele maanden.
Herhaaldelijk recidief
In 2013 vormde een correctie van de retrognathie van de onderkaak (Fig. 2) met een sagittale splijtingsosteotomie van de onderkaak een volgende stap. Gezien de beperkte financiële mogelijkheden van de patiënte ging er geen orthodontische voorbereiding aan vooraf. Postoperatief resulteerde dit in een goede laterale projectie van de onderkaak met een redelijke interdigitatie van de tanden, maar de patiënte ontwikkelde ICR, een geleidelijke resorptie van het rechter en linker kaakgewricht. Daardoor trad een retrognathie van de onderkaak op.
Figuur 2: Sagittale splijtingsosteotomie van de onderkaak
Chronische pijn
Ter correctie van dit recidief werd in september 2014 overgegaan tot een Le Fort I osteotomie van de bovenkaak (Fig. 4 ) met impactie. Door autorotatie van de onderkaak trad er een betere projectie van de onderkaak en de kin op, maar door de verdere progressie van de ICR ontstond er een tweede recidief met retrognathie van de onderkaak
(Fig. 3 p). De patiënte ontwikkelde ernstige chronische pijnen met een waarde van zeven op tien op de pijnschaal in het rechter en linker kaakgewricht. Permanent gebruik van paracetamol en NSAID was bijgevolg noodzakelijk. Zij kon geen vast voedsel eten en ondervond uitstraling van de pijn naar de slaapstreken, met hoofdpijn.
Wetenschappelijke validatie
In 2017 viel uiteindelijk het besluit om over te gaan tot een reconstructie van beide kaakgewrichten met een totale gewrichtsprothese: total joint replacement (TJR)-temporomandibular joint (TMJ). Dit zowel ter behandeling van de pijn als ter correctie van de retrognathie van de onderkaak. Een recente studie1 volgde 21 patiënten met een gemiddelde leeftijd van 25 jaar die voor de diagnose bilaterale ICR een behandeling met een totale gewrichtsprothese van het rechter en linker kaakgewricht en simultaan een correctie van de kaakretrognathie kregen. Uit de follow-up van vijf tot tien jaar bleek een goede stabiliteit van de kaakcorrectie en een functionele verbetering met verlaging van de pijnscore.
Voorbereiding van de chirurgie
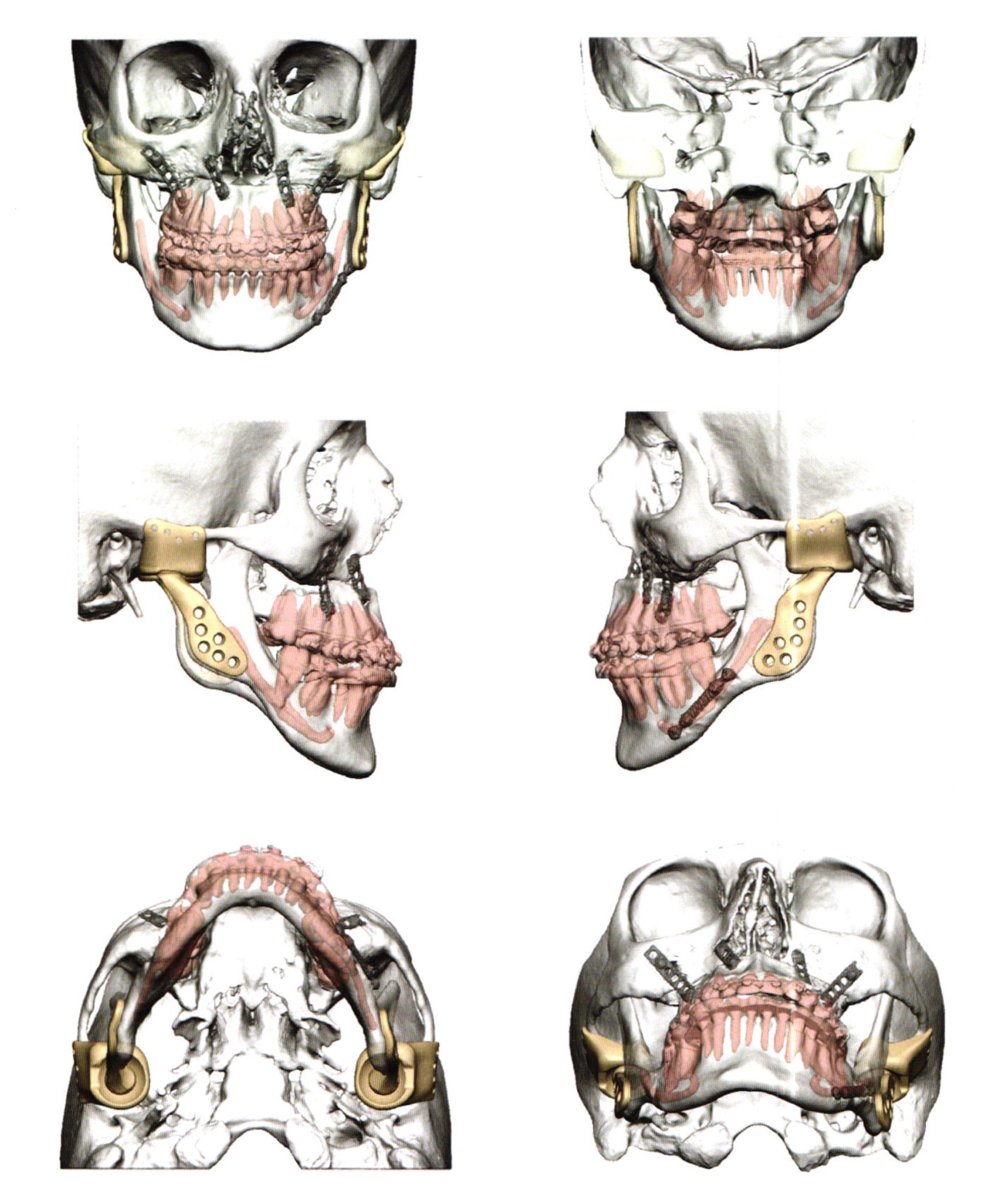
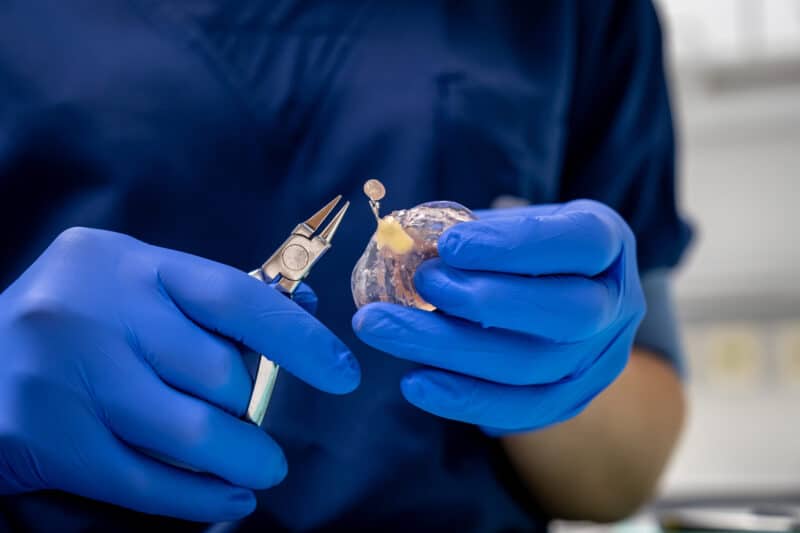
Voorafgaand aan de chirurgie werden CT-beelden van het gelaat doorgestuurd naar de protheseproducent. Deze dienden enerzijds om een 3D-simulatie van de operatie uit te tekenen, maar ook voor de eigenlijke fabricage van de prothese (Fig. 1). Gezien de variabele anatomie en de geplande correctie van retrognathie van de onderkaak, is immers maatwerk vereist. Dergelijke 3D-voorbereiding en het fabricatieproces zelf van dit soort prothesen brengen aanzienlijke kosten met zich mee, maar sinds enkele maanden voorziet het RIZIV mits voorleggen van het dossier een goedkeuring met volledige terugbetaling voor deze prothese.
Figuur 1: Total joint prosthesis design
Verloop van de procedure
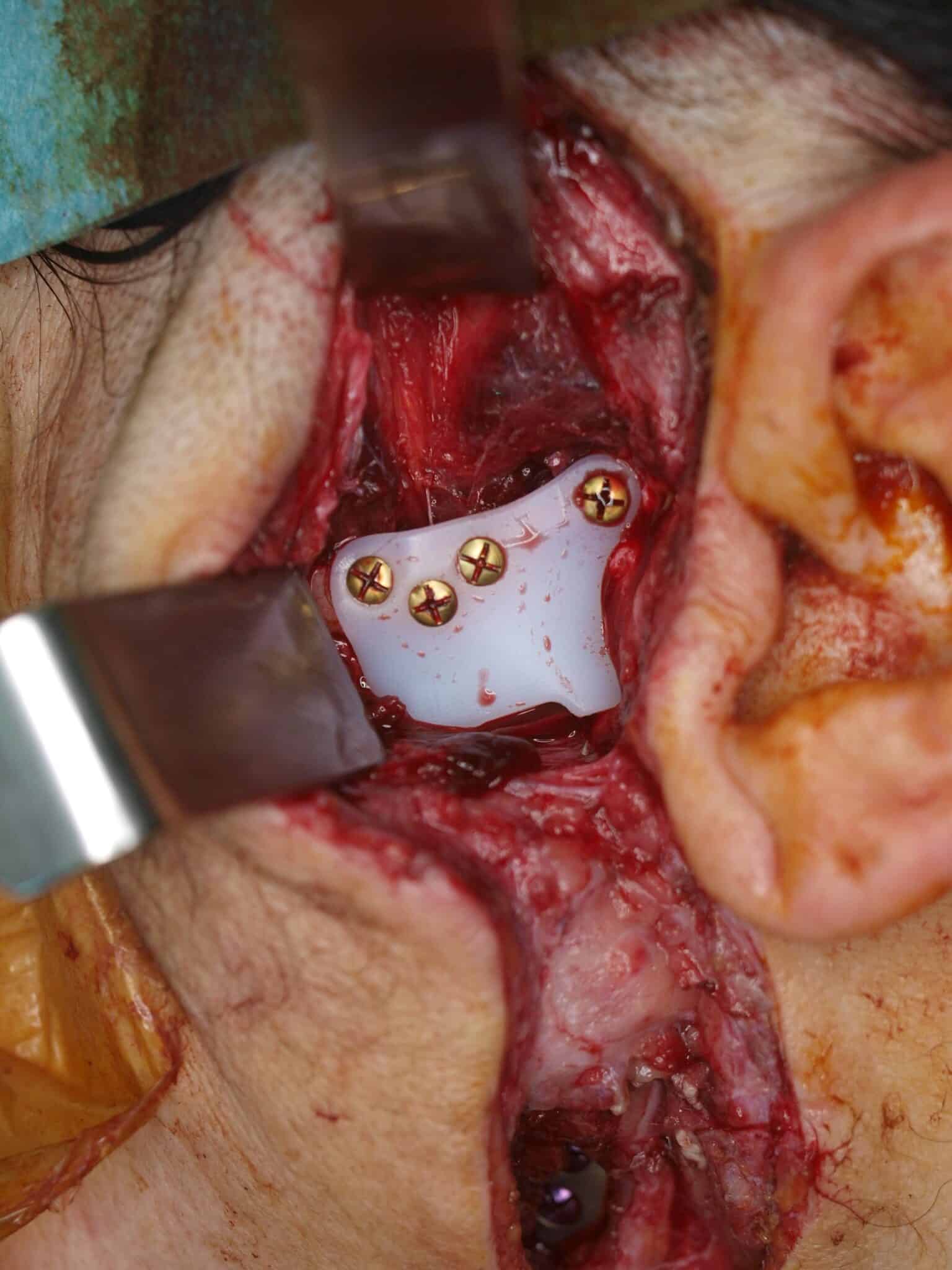
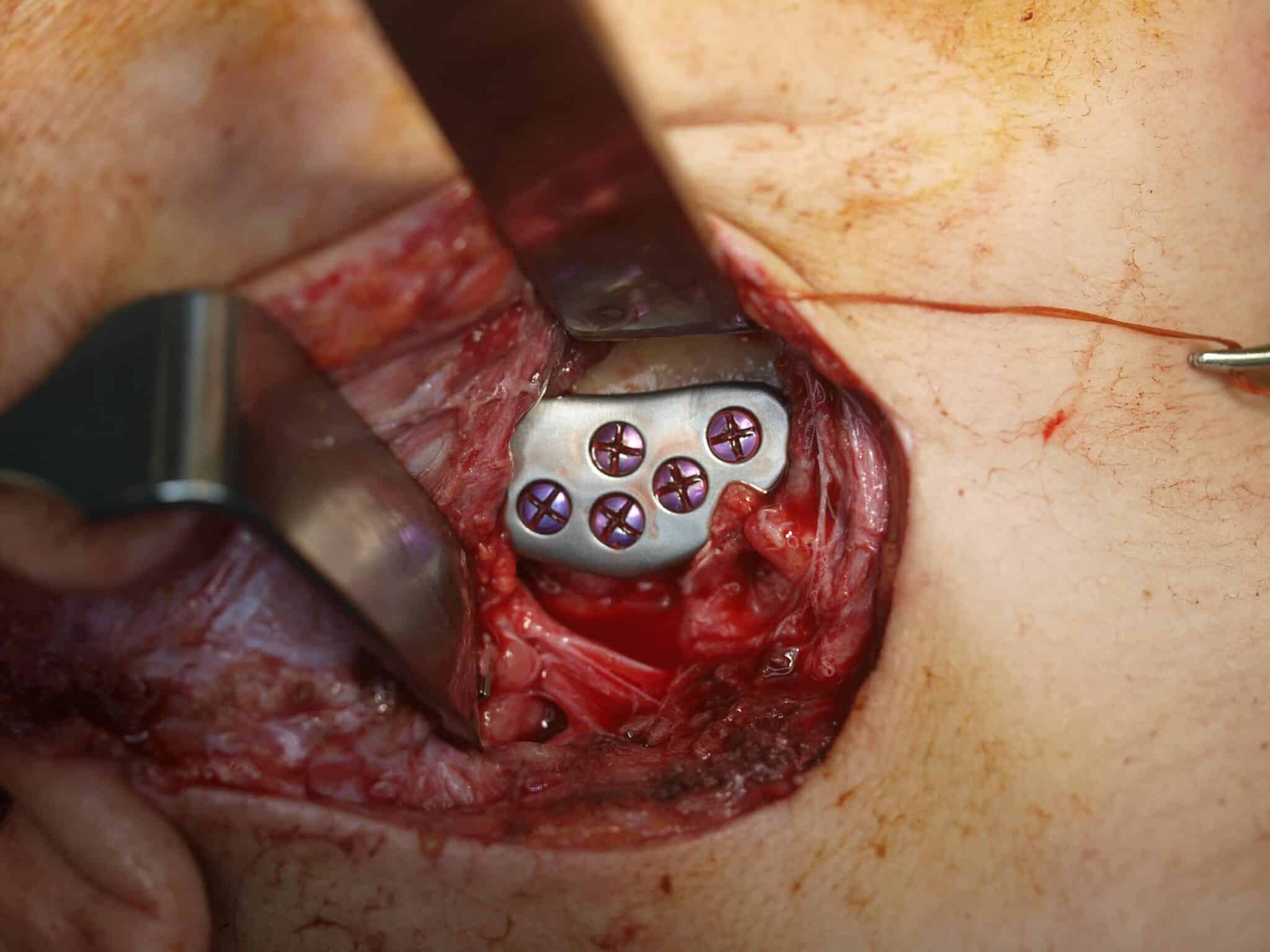
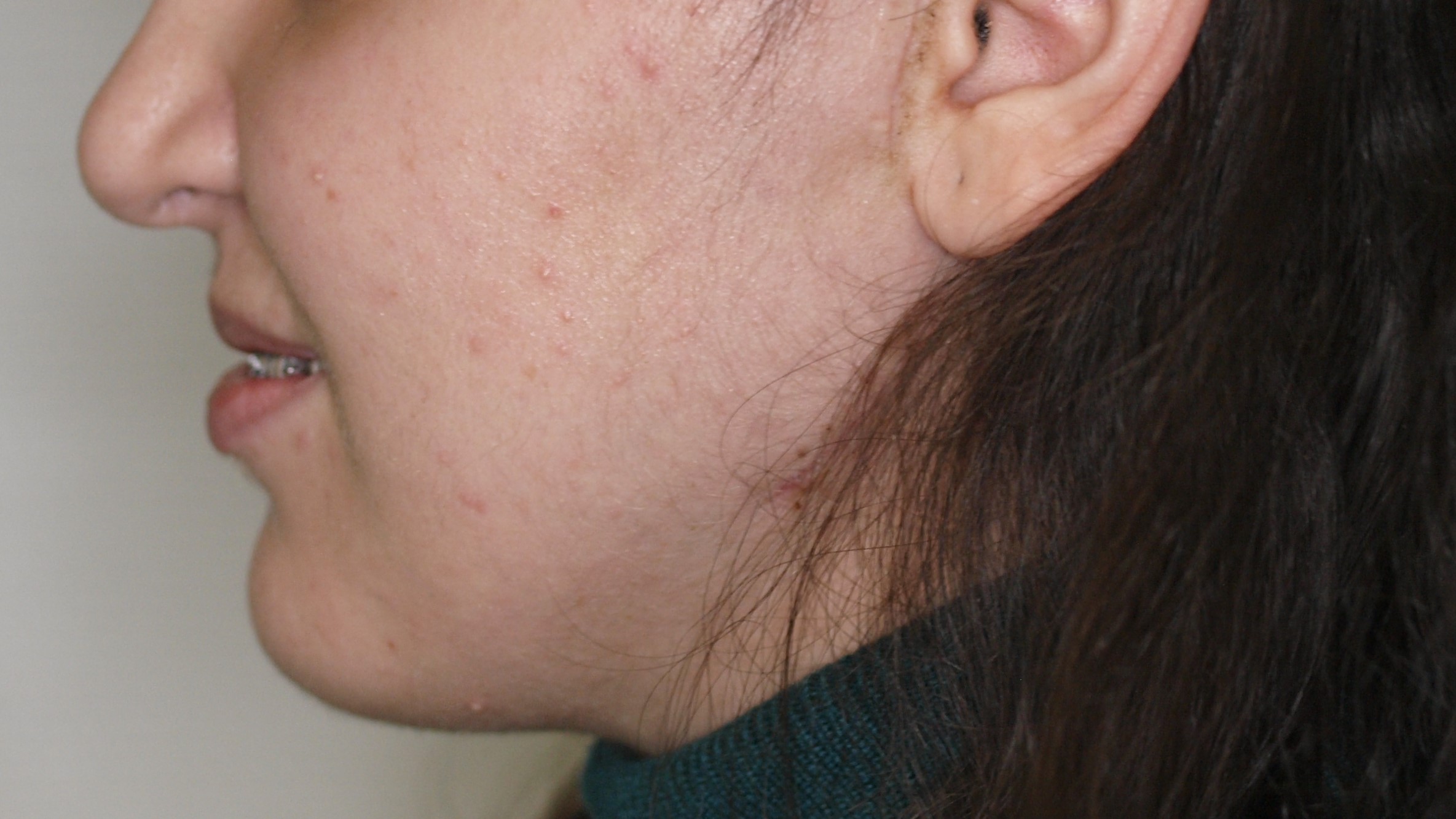
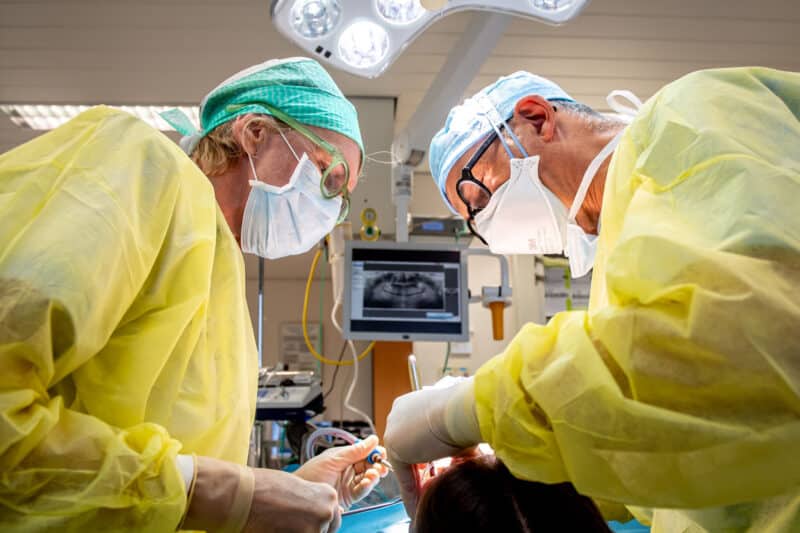
De procedure vond plaats in maart 2018. Toegang verkrijgen tot het kaakgewricht gebeurde via een preauriculaire en retromandibulaire incisie. Daarop volgde een resectie van beide kaakgewrichten en dan fixatie van de fossa-component (Fig 6) aan de schedelbasis met vier osteosyntheseschroeven. Na positionering van de onderkaak in de 3D-geprinte wafer werd de mandibulaire component (Fig. 6) ingebracht op de opstijgende tak van de onderkaak. Postoperatief onderzoek toonde een goede projectie van de onderkaak en occlusie (Fig. 5). De patiënt kon na drie dagen het ziekenhuis verlaten met minimale zwelling en zonder parese van de marginale en frontale tak van de nervus facialis. Bij controle drie weken na de operatie bleek een volledige afwezigheid van pijn en pijnmedicatie werd volledig afgebouwd (Fig 8 & 9).
Figuur 6: Fossa-component ingebracht via een preauriculaire incisie
Figuur 7: Mandibulaire component, ingebracht via een retromandibulaire incisie
Figuur 8: Foto 3 weken na de operatie
Figuur 9: foto 3 weken na de operatie
Strikte indicatiestelling
Een zeer strikte indicatiestelling van een TJR-TMJ van het kaakgewricht is gezien de invasiviteit en de morbiditeit van de chirurgie noodzakelijk. Mogelijke complicaties zijn: perforatie van de schedelbasis, bloeding van de arteria meningea media, schade aan de nervus facialis of de nervus trigeminus, een verkeerde positionering van de prothese, loskomen van de prothese op termijn en een allergische reactie op protheses uit nikkel-chroom-kobaltlegering. Deze behandeling is daarom voorbehouden voor volgende aandoeningen: artrose, reumatische artritis zonder respons op andere therapieën, een fractuur met ongunstige angulatie van de condylus en fibreuze of benige ankylose. Naast campus Henri Serruys bieden het UZ Leuven en het Centre Hospitalier de Wallonie Picarde in Doornik deze behandeling aan in België. Sinds augustus 2016 ondergingen vier patiënten deze ingreep op campus Henri Serruys. Twee van hen kregen een bilaterale prothese, de andere een unilaterale en slechts bij een ervan ging het om een nikkel-chroom-kobaltprothese, bij de anderen werd een titaniumprothese geplaatst. Geen van hen ondervond complicaties en ook de eerste patiënten zijn nog steeds pijnvrij.
De literatuur beschrijft langetermijnstudies die een overleving van 25 jaar en meer en een slaagpercentage van ongeveer 90 melden voor dergelijke prothesen.2
Referentie
- P Mehra, M Nadershb & R Chigurupati. Is alloplastic temporomandibular joint reconstruction a viable option in the surgical management of adult patients with idiopathic condylar resorption?, J Oral Maxillofac surg., 74:2044-2054, 2016.
- L Wolford, L Mercuri, E Schneiderman, R Movabed & W Allen. Twenty-year follow-up on a patient-fitted temporomandibular joint prosthesis: the Techmedica/TMJ Concepts device, J Oral Maxillofac surg., 73:952-960, 2015.
U kunt hier het volledige artikel als pdf lezen.