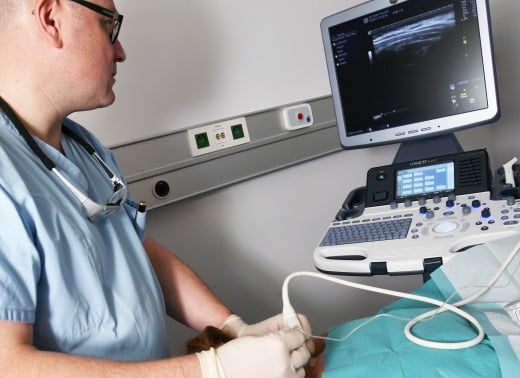
In de behandeling van patiënten met chronische pijn gebruiken artsen sinds kort ook de alom gekende echografie. In de literatuur zien we een groeiend aantal publicaties over de toepassing van echografie bij interventionele therapie van chronische pijnpatiënten. Het grote voordeel van echografie is dat er geen blootstelling is aan radiatie, zowel voor de zorgverleners als voor de patiënt.
Gedurende de laatste tien jaar maken artsen steeds vaker gebruik van echografie om locoregionale anesthesie te verrichten. Echografie maakt het eenvoudiger om infiltraties met een lokaal anestheticum te geven in de omgeving van een zenuw, in vergelijking met andere technieken zoals neurostimulatie. In 2009 hebben de ASRA (American Society of Regional Anesthesia and Pain Medicine) en de ESRA (European Society of Regional Anaesthesia and Pain Therapy) in een gezamenlijk comité richtlijnen uitgeschreven omtrent het gebruik van echografie bij locoregionale anesthesietechnieken.[1]
Evaluatie van bestaande technieken
Fluoroscopie blijft tot op heden de gouden standaard voor vele interventionele algologen. Met één enkel beeld krijgen zij een goed overzicht en een excellente visualisatie van de naald. Bovendien is het ingespoten contrast in real time zichtbaar. De gewrichtsruimtes en botcontouren worden weergegeven in een hoge resolutie.
DSA (Digital Subtraction Angiography) en fluoroscopie zijn de beste methodes om een accidenteel vasculair access op te merken. Nadelen zijn een blijvende blootstelling aan radiatie en een contra-indicatie voor zwangerschap. Er is ook nood aan een bepaalde infrastructuur en door de omvang van de toestellen is de mobiliteit gering. In tegenstelling tot echografie biedt fluoroscopie geen visualisatie van de spieren, zenuwen en bloedvaten waardoor het niet de geschikte beeldvorming is om perifere zenuwen, die niet nabij het axiale skelet liggen, te blokkeren.
CT-scans geven een gedetailleerd beeld van het bot en zachte weefsel, wat een precieze naaldpositie onder navigatie mogelijk maakt. Deze techniek gaat echter gepaard met een beperkte beschikbaarheid en een nadelige kosten-batenbalans. Helical CT-scans leveren een hoge stralingsdosis, met een relatief trage beeldvorming en zonder realtimeweergave van de contrastinjectie. Cone Beam CT-scans daarentegen produceren beelden met een hoge spatiale resolutie en een belangrijke dosisreductie. Dit maakt dergelijke scans uitermate geschikt voor musculoskeletale radiologie. In de toekomst zullen artsen de Cone Beam CT met een liggende positie van de patiënt waarschijnlijk ook gebruiken bij minimaal invasieve orthopedische ingrepen.
Interventionele pijntherapie met routineus gebruik van NMR (Nucleaire Magnetische Resonantie) komt weinig voor, ondanks de uitstekende beeldvorming zonder blootstelling aan straling. MRI is trouwens gecontra-indiceerd bij patiënten met pacemakers, pijnpompen en andere metallische implantaten.
Voordelen van echografie
Zoals reeds vermeld kan echografie bij chronische pijninterventie gebeuren zonder radiatie. Het Federaal Agentschap voor Nucleaire Controle, het Federaal Kenniscentrum voor de Gezondheidszorg en het RIZIV nemen allerlei maatregelen en stellen referentieniveaus voor om de medische stralingsblootstelling zoveel mogelijk te beperken bij de bevolking. Vooral voor chronische pijnpatiënten, bij wie de blootstelling veelvuldig kan zijn door gebruik van interventionele CT-scans en in mindere mate fluoroscopie, is het aangewezen om – indien haalbaar – een alternatieve techniek aan te wenden, zoals echografie. Echografietoestellen zijn daarenboven meer ergonomisch dan fluoroscopie, en goedkoper dan conventionele beeldvorming.
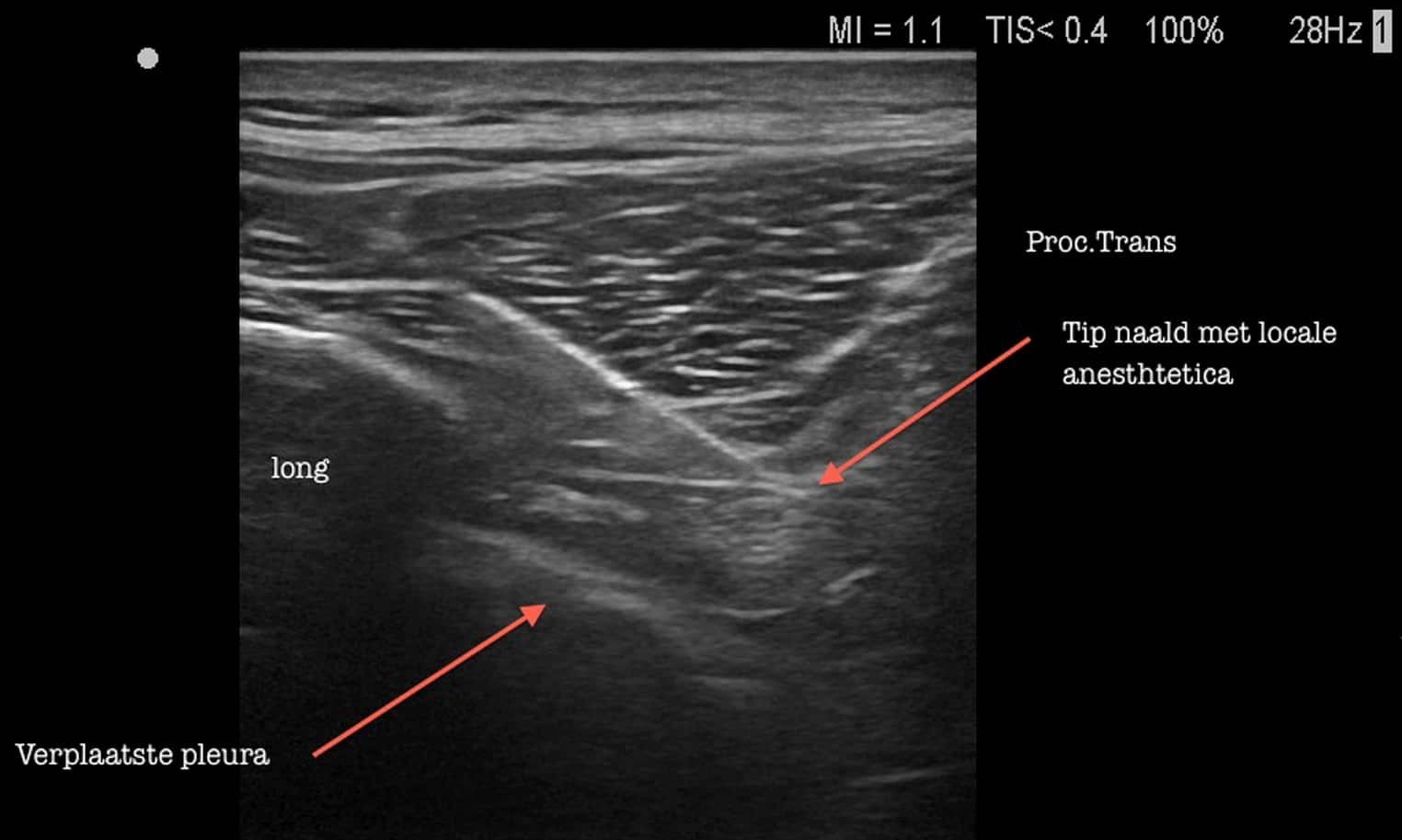
Deze transversale echo toont de paravertebrale ruimte begrensd door de processus transversus, het intercostale membraan en het costotransversaal ligament.
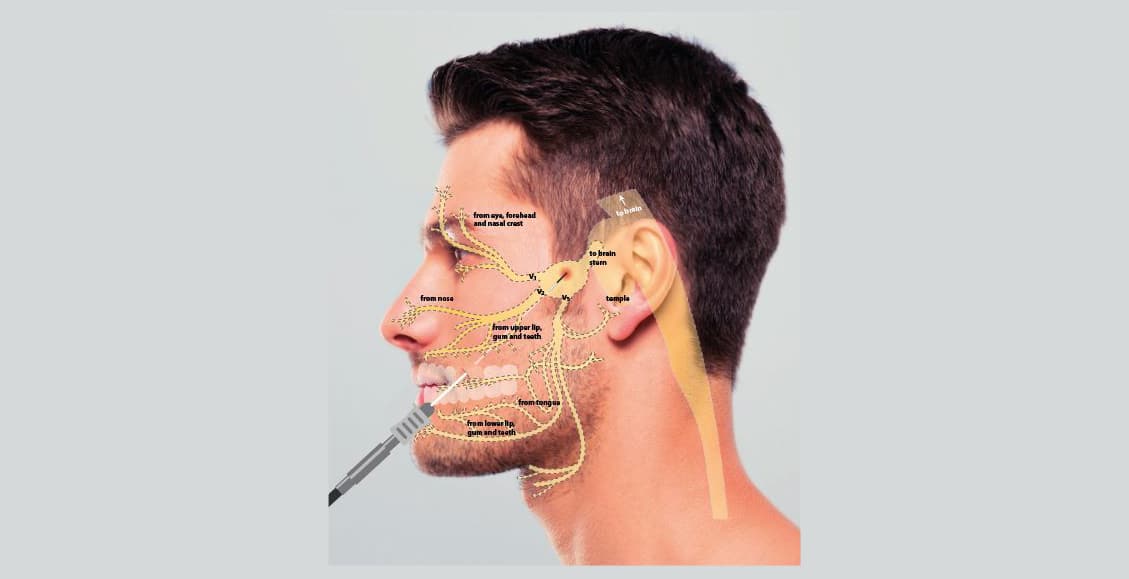
Ook in het AZ Sint-Jan Brugge-Oostende AV gebruiken artsen echografie om kleine perifere zenuwen zoals de ilioinguinalis, pudendus, saphenous en occipitalis in beeld te brengen en in real time een blokkerende infiltratie te verrichten. Zo kunnen zij de botcontouren duidelijk detecteren en spinale blokkades toepassen, bv. van de facetten, cervicale zenuwwortels, paravertebrale ruimtes of de zogenaamde “cervical medial branch blocks”.[3]
In de vierde fase van de diagnostiek en behandeling van het complex regionaal pijnsyndroom opteert de arts voor echogeleide blokkades van het ganglion stellatum in combinatie met extensieve fysiotherapie. Deze interventie werd vroeger blind uitgevoerd en later d.m.v. fluoroscopie. De exacte locatie van de cervicale sympathische keten kon men enkel inschatten op basis van de botcontouren van de cervicale wervels C6 en C7. Bij fluoroscopie zijn de slokdarm en vasculaire structuren (thyroidale, carotis en vertebrale arterie) niet zichtbaar en daardoor bestaat een groot risico op accidenteel aanprikken.[3] Met echografie kunnen artsen de sympathische keten exact lokaliseren door de prevertebrale fascia in beeld te brengen.
Bij een correcte uitvoering van een paravertebrale blokkade ziet men een neerwaartse verplaatsing van het deel van de pleura waar de locale anesthetica toegediend werd in de paravertebrale ruimte.
Bij obese patiënten met chronische pijn ondervinden artsen vaak moeilijkheden met echografie voor een duidelijke beeldvorming van diepe lichaamsstructuren. De grootste beperking is het niet detecteren van intravasculaire injecties, wat desastreus kan zijn bij gebruik van lokale anesthetica en partikelcorticoïden. De ontwikkeling van ”optische” naalden d.m.v. reflect spectroscopy maakt het evenwel mogelijk om intravasculaire naaldposities te ontdekken.
Slot
Invasieve behandelingen onder echogeleide voor chronische pijn zullen in de toekomst steeds meer aangewend worden naast de conventionele beeldvorming. Nieuwe ontwikkelingen zoals naaldnavigatie, optische differentiatie van weefsel en ultra-high definition echografietoestellen zullen een aanzienlijke bijdrage leveren aan de meerwaarde van echografie voor chronische pijntherapie.
Referenties
1. Ultrasound-Guided Interventional Procedures in Pain Medicine: A Review of Anatomy, Sonoanatomy, and Procedures: Part I: Nonaxial Structures. Peng PW, Narouze S.
Regional Anesthesia & Pain Medicine. 34(5):458-474, September/October 2009.
2. Ultrasound-guided versus computed tomography-controlled facet joint injections in the lumbar spine: a prospective randomized clinical trial.
Galiano K, Obwegeser AA, Walch C, Schatzer R, Ploner F, Gruber H.
3. Ultrasound-Guided Pain Interventions – A Review of Techniques for Peripheral Nerves
Neilesh Soneji, MD, FRCPC and Philip Wenn Hsin Peng, MBBS, FRCPC, Founder (Pain Medicine)
Toronto Western Hospital, University Health Network, University of Toronto, Canada
4. Is Ultrasound Guidance Advantageous for Interventional Pain Management? A Systematic Review of Chronic Pain Outcomes. Anesth. Analgesia 2013 Apr 16. [Epub ahead of print] Bhatia A, Brull R.