Steeds meer patiënten worden verwezen voor diagnostiek en behandeling van lichte geheugenklachten. Hoewel de meeste patiënten met Mild Cognitive Impairment (MCI) een gunstige evolutie vertonen, ontwikkelt zich bij een significant aantal (18% per jaar) een dementie,doorgaans van het Alzheimertype (AD). Bovendien toont post mortemonderzoek bij MCIpatiënten vaak pathologische kenmerken van AD, zoals neurofibrillaire tangles in de hippocampus en entorhinale cortex.
Correcte identificatie en classificatievan deze prodromale stadia van AD en inschatting van het conversierisico op dementie is een van de doelstellingen van de multidisciplinaire geheugenkliniek. Een gestructureerde aanpak van MCI in een multidisciplinair kader zal immers aan belang winnen wanneer preventieve behandelingen voor AD binnenkort hun weg vinden naar de klinische praktijk.
Het concept MCI
In 1997 introduceerde Petersen de term MCI als beschrijving van de cognitieve toestand van patiënten met milde objectiveerbare geheugenklachten, zonder evidentie voor dementie. MCI wordt beschouwd als een overgangsstadium tussen normale veroudering en dementie. Recent werden de diagnostische criteria aangepast; de nadruk ligt nu op de globale cognitieve toestand en niet enkel het geheugen (kaderstuk 1). Op basis van deze criteria wordt de prevalentie van MCI bij personen ouder dan 65 jaar geschat op 3%.
Ondanks de strikte diagnostische criteria blijft MCI een bijzonder heterogene entiteit wat betreft klinische presentatie, onderliggende oorzaak, comorbiditeit (depressie, vasculair lijden), neuropathologische bevindingen en evolutie. Daarom onderscheidt men drie subtypes van MCI op basis van het neuropsychologisch profiel: amnestisch MCI (geïsoleerde aantasting van het geheugen), multidomein MCI (minimale aantasting van verschillende cognitieve functies) en niet-amnestisch MCI (geïsoleerde aantasting van één cognitieve functie, anders dan het geheugen, bijvoorbeeld dysfasie). Respectievelijk worden deze beschouwd als prodromale stadia van AD, vasculaire dementie en andere niet-Alzheimerdementies, zoals frontotemporale degeneratie.
Conversierisico en bepalende factoren
Verschillende factoren laten toe MCI-patiënten te identificeren met een hoog risico op evolutie naar dementie, meestal AD.
Neuropsychologisch onderzoek:
De graad van cognitieve dysfunctie en het patroon van afwijkingen bij neuropsychologisch onderzoek laten toe het conversierisico in te schatten. Zo blijken patiënten met een mini mental score lager dan 28, vertraagde aandachtsprocessen, stoornissen bij de uitgestelde oproeping, een afwijkende kloktest en een gestoorde categorische verbal fluency (bijvoorbeeld zoveel mogelijk dieren opsommen in één minuut) een groter risico te vertonen op evolutie naar AD.
Beeldvorming:
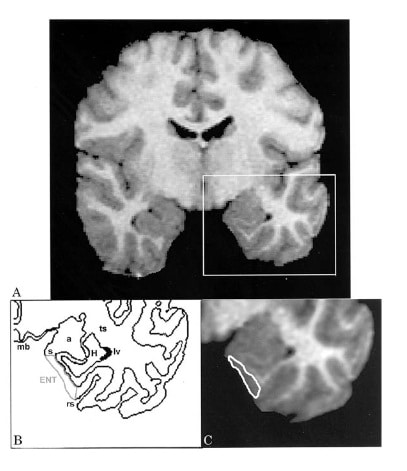
Studies hebben aangetoond dat selectieve atrofie van de hippocampus en vooral de entorhinale cortex op MRI onafhankelijke risicofactoren zijn voor de evolutie naar AD bij MCIpatiënten (figuur 1). Diffusiegewogen beelden verhogen deze predictieve waarde. Functionele beeldvorming, met SPECT en PET toont echter meer hypoperfusie of hypometabolisme in andere gebieden (frontale cortex, posterieure cingulum en temporopariëtale associatiecortex) bij MCIpatiënten die evolueren naar AD.
Biomarkers:
Bepaalde eiwitten in het cerebrospinaal vocht (verhoogd totaal τ en gefosforyleerd τ en verlaagd Aβ1-42) laten toe de evolutie naar AD bij MCI-patiënten met grote sensitiviteit te voorspellen. De klinische toepasbaarheid hiervan wordt echter beperkt door het invasieve karakter van een LP. De rol van het apolipoproteïne E ε4 allel, een gekende genetische risicofactor voor AD als prognostische factor bij MCI, is minder duidelijk.
Rol van de multidisciplinaire geheugenkliniek
Het is een enorme medische en farmaco-economische uitdaging patiënten met een groot risico op ontwikkeling van AD te selecteren uit de grote groep mensen met lichte geheugenklachten, zeker nu preventieve behandelingen hun weg vinden naar de klinische praktijk. Multidisciplinaire samenwerking tussen huisartsen, geriaters, neurologen, psychiaters en neuropsychologen binnen de geheugenkliniek biedt de basis voor een gestructureerde en stapsgewijze aanpak van het probleem.
De eerste stap bestaat uit de correcteen vroegtijdige detectie van het MCI-syndroom op basis van een spontane klacht van patiënt en/of de omgeving. Hierbij speelt de huisarts uiteraard een belangrijke rol. Het MCI-subtype wordt bepaald aan de hand van een uitgebreide anamnese en hetero-anamnese, functionaliteitsschalen en gericht neuropsychologisch onderzoek. Aanvullend onderzoek (labo, psychiatrisch consult, structurele en eventueel functionele beeldvorming) kan leiden tot een etiologische diagnose (neurodegeneratief, vasculair, neuropsychiatrisch).
Ten slotte tracht men voor elke patiënt het conversierisico op dementie in te schatten. In functie hiervan kunnen patiënten en hun familie correct geïnformeerd worden en kan verdere opvolging gepland worden.
Diagnostische criteria MCI
Diagnostische criteria voormild cognitive impairment (MCI), MCI working group ofthe European Consortium on Alzheimer’s Disease, Brescia Meeting, Italy, June 2005
- Cognitieve klachten geformuleerd door patiënten of hun familie
- Achteruitgang van cognitieve functies tijdens het voorbije jaar
- Cognitieve stoornissen bij klinisch onderzoek (geheugen of ander cognitief domein)
- Geen impact op dagelijkse activiteiten
- Afwezigheid van dementie
Figuur 1: Selectieve atrofie van de entorhinale cortex is een risicofactor voor de conversie naar AD bij MCI.