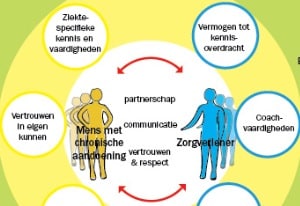
Door de positieve evolutie in behandelingsmogelijkheden bereikt een steeds groter aantal chronisch zieke pediatrische patiënten de meerderjarigheid. Geen evidentie, om tijdens de toch al turbulente periode van de adolescentie de behandeling van je ziekte in eigen handen te nemen. Volwassen worden met een chronische ziekte houdt bijgevolg in dat er een overgang of transitie nodig is van pediatrische zorg naar volwassenenzorg. Op campus Sint-Jan gaat tijdens de adolescentie een geleidelijke voorbereiding vooraf aan deze overgang.
Langere levensverwachting
Ernstig chronisch zieke patiënten bereikten vroeger slechts uitzonderlijk de volwassen
leeftijd. Hun opvolging beperkte zich dus tot de pediatrische afdeling. De laatste decennia stijgt de levensverwachting van patiënten met een chronisch aandoening aanzienlijk dankzij betere behandelingsmogelijkheden. Het gaat voornamelijk om patiënten met mucoviscidose, ex-prematuren met ernstig obstructief longlijden of met ontwikkelingsstoornissen en patiënten met metabole stoornissen of immuundeficiënties. Meer dan 50% van de hedendaagse mucoviscidosepatiënten is volwassen. Diabetes type 1 komt dan weer steeds frequenter voor op jonge leeftijd, waardoor het aantal patiënten dat doorgroeit naar de volwassenenzorg toeneemt.
Dynamisch proces
Kinderen met een chronische ziekte vragen een zeer strikte opvolging en gedisciplineerde behandeling. Pediatrische zorg is daarom sterk gezinsgeoriënteerd. De ouders spelen een belangrijke rol en dragen de verantwoordelijkheid. Het pediatrische behandelingsteam staat in interactie met het ganse gezin, maar ook met de school en de vrijetijdsomgeving. De zorgaccenten liggen op bescherming en opvoeding: ervoor zorgen dat de chronische ziekte de normale ontwikkeling van het kind binnen het gezin, op school en in zijn vrije tijd minimaal belemmert.
In de volwassenenzorg staat de patiënt centraal en dient de jongvolwassene meer verantwoordelijkheid op zich te nemen. Het zorgaccent verschuift naar zelfzorg, preventie en aanpak van misbruik van verslavende middelen en de combinatie van de ziekte en haar behandeling met beroepsactiviteiten en seksualiteit. De aanpak in volwassenenzorg is bijgevolg zeer verschillend van de pediatrische benadering; de ouders spelen hier geen primaire rol meer.
Tijdens de puberteit verandert de leef- en denkwereld van de chronisch zieke jongere. Niet alleen het ziektebeeld evolueert, ook zijn interesses en verantwoordelijkheden veranderen. Een adolescent wil onafhankelijk zijn, is bezig met zijn opleiding of net gestart met werken, is op zoek naar zijn eigen levensstijl. In deze transitieperiode komt het erop aan de jongere langzaam van onder de vleugels van de ouders vandaan te halen, in te spelen op zijn gevoel voor onafhankelijkheid, zelfcontrole en zelfmanagement. De ouders worden gestimuleerd om de touwtjes beetje bij beetje los te laten.
De transitie naar volwassenenzorg is opgevat als een dynamisch proces. Om een bruuske overgang te vermijden, beginnen de pediatrische teams de patiënt vanaf de puberteit voor te bereiden. Ze polsen naar zijn kennisniveau, geven extra uitleg en gaan de therapiegewoonten na, want de jongere kan pas goed voor zijn ziekte zorgen als hij voldoende ziekte-inzicht heeft verworven.
Obstakels bij de transitie
Het streefdoel is om op achttienjarige leeftijd de overstap te maken, maar de cognitieve vaardigheden van de patiënt spelen daarin een grote rol. Sommige patiënten zijn er op jongere leeftijd klaar voor dan anderen.
Door de lange behandelingsperiode op de pediatrische afdeling ontstaat er een hechte relatie tussen behandelingsteam, ouders en patiënt. Bij mucoviscidose start de behandeling in de eerste levensjaren. Bij diabetespatiënten is dit afhankelijk van de leeftijd van diagnose. De opvolging is zeer intens; ouders en patiënt voelen zich na verloop van tijd thuis op de pediatrische afdeling en verwerven een aantal privileges. Deze vertrouwde omgeving verlaten is voor vele ouders en vaak ook voor de jongere niet evident. En het pediatrische team moet de jongere net zo goed loslaten.
Chronische ziekten hebben een grote emotionele tot zelfs psychische impact op de patiënt en zijn omgeving. Het is niet eenvoudig deze gevoeligheden over te brengen naar een nieuw team. De overstap gaat ook vaak gepaard met angst voor het onbekende. Bovendien nemen ouders meestal een zeer beschermende houding aan tegenover een chronisch ziek kind. Bijgevolg kunnen ze een adolescent met chronische problemen nog moeilijker loslaten dan in normale omstandigheden. In de aanpak van de volwassenenzorg voelen ouders zich vaker buitenspel gezet.
Tot slot komen bij het ouder worden van een patiënt met een chronische ziekte, zoals mucoviscidose, nieuwe medische problemen aan het licht die een vermindering van de fysieke mogelijkheden en een daling van de levenskwaliteit inhouden. Verscheidene pediatrische ziektebeelden zijn trouwens pas recent tot de volwassenenpathologie doorgedrongen en daar bijgevolg niet altijd zo goed gekend.
Deze verschillende punten tonen aan dat een transitie langzaam en goed voorbereid dient te gebeuren, in nauw overleg tussen de pediatrische en volwassenenzorgteams.
Uitdaging en invulling
Het volledige overgangstraject is gericht op het vinden van een nieuwe balans: tussen de jongvolwassene en zijn ouders, de jongvolwassene en zijn arts, en tussen de gezondheid van de jongvolwassene en zijn onafhankelijkheid en integratie in de maatschappij. Toetsen naar de zelfkennis en zelfredzaamheid vormt de eerste stap. Waar de ene vijftienjarige mucoviscidosepatiënt zelf al zijn aerosolbehandeling en andere medicatie beheert, is de andere hiervoor nog afhankelijk van de ouders. Bij diabetespatiënten gebeurt het net zo goed dat ouders op die leeftijd nog de insulineberekeningen maken en injecties toedienen.
In een transitieprogramma wordt de patiënt aan de hand van thuisopdrachten gestimuleerd om de therapie in eigen handen te nemen. In deze overgangsfase ziet een arts of paramedicus de adolescent al wat vaker alleen op consultatie. Pas daarna komen de ouders aan bod. Dit stimuleert de zelfstandigheid en sommige zaken bespreekt een jongere liever niet in het bijzijn van de ouders.
Dankzij de multidisciplinaire aanpak van de pediatrische teams is de stap naar paramedische zorg klein. Vaak is begeleiding door klinisch psychologen en sociaal assistenten die gespecialiseerd zijn in de adolescentieproblematiek aangewezen. Deze hulpverlening stopt trouwens niet op 18 jaar, de begeleiding kan doorlopen tot op jongvolwassen leeftijd. De rol van de volwassenenspecialist bestaat erin het vertrouwen van de patiënt te winnen, de therapietrouw verder te bevorderen en hen zelfstandig te leren omgaan met hun chronische ziekte. Dit gebeurt opnieuw door middel van een grondige bevraging naar de kennis van de patiënt en het geven van uitgebreide informatie omtrent de behandeling zodat de patiënt de gevolgen van een gebrek aan therapie inziet. Ook hier vergt dit een individuele aanpak en fingerspitzengefühl. Sommige patiënten komen nog jarenlang in gezelschap van de ouders, maar dan louter als bijzitter. Andere patiënten komen snel alleen. De patiënt heeft hier, hoe dan ook, het laatste woord.
Korte communicatieafstanden
De omvang van het AZ Sint-Jan Brugge-Oostende AV maakt vlot contact mogelijk tussen artsen van verschillende disciplines. Tegelijk is er een doorgedreven kennis omtrent een breed spectrum aan pathologieën, aangevuld met een uitgebreid aanbod aan paramedische expertise. Het is belangrijk dat ouders en jongeren reeds contact hebben met het volwassen zorgteam tijdens de transitieperiode.
De volwassenenpneumoloog neemt daarom driemaandelijks deel aan de pediatrische multidisciplinaire muco-consultaties en besprekingen. Bij hospitalisatie van een adolescente patiënt gaat de pneumoloog ook op zaalbezoek. Zo maken de jongvolwassenen kennis met hun toekomstige arts.
Ook jongere kinderen komen op de consultatie in contact met de pneumoloog. Dat geeft een positieve boodschap: er zijn steeds betere behandelingsmogelijkheden voor hun ziekte en doorgroei naar de volwassenenzorg valt dus binnen de verwachting. Die hechte samenwerking maakt dat de pediatrische en volwassenenteams goed op elkaar ingespeeld zijn, een correcte informatieoverdrachtkunnen verzekeren en op die manier een vlotte overgangkunnen bewerkstelligen.
Ook tussen de diabetesteams gaat een uitgebreid onderling overleg vooraf aan de transitie. De patiënt schuift pas door naar de volwassenenzorg na een grondige dossierbespreking en briefing. De kinderarts legt de eerste afspraak met het volwassenenteam vast en blijft ter beschikking voor advies tijdens de eerste consultaties.
Toekomst
Dankzij de transitieprogramma’s kunnen chronisch zieke patiënten ook op volwassen leeftijd rekenen op een aangepaste opvolging binnen campus Sint-Jan. Voor chronische longpatiënten en diabetespatiënten is zo’n overgangstraject reeds goed uitgebouwd. Het is de bedoeling deze werkwijze net zo goed voor andere chronische ziektebeelden te implementeren. Dit kan dankzij de inspanning van de volwassenenteams, die zich verdiepen in nieuwe patiëntengroepen met zeer specifieke pediatrische ziektebeelden.
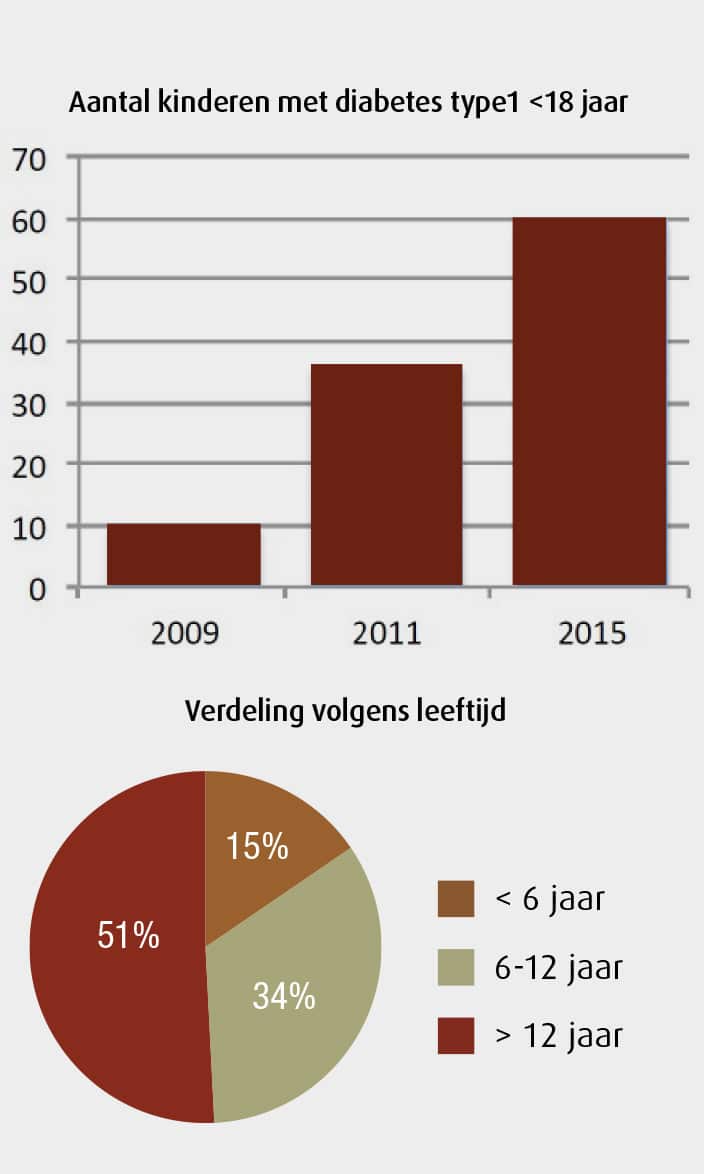
Op vijf jaar tijd is het aantal minderjarigen met diabetes type 1 flink toegenomen en de diagnose wordt ook op steeds jongere leeftijd gesteld. Op campus Sint-Jan maken <12-jarigen (bijna) de helft van deze patiëntengroep uit.
De laatste decennia stijgt de levensverwachting voor mucoviscidosepatiënten aanzienlijk. Van 2000 tot 2013 steeg het aantal volwassen mucoviscidosepatiënten van 38,4% naar 57%. Voor patiënten die vandaag geboren worden, ligt de gemiddelde levensverwachting op 50 jaar.
Download het artikel als PDF-bestand.
Copyright © 2016 AZ Sint-Jan Brugge-Oostende AV. Alle rechten voorbehouden. De inhoud (zowel teksten als afbeeldingen) van dit magazine is auteursrechtelijk beschermd. Niets uit deze uitgave mag vermenigvuldigd of doorgegeven worden aan derden zonder schriftelijke toelating van de uitgever.