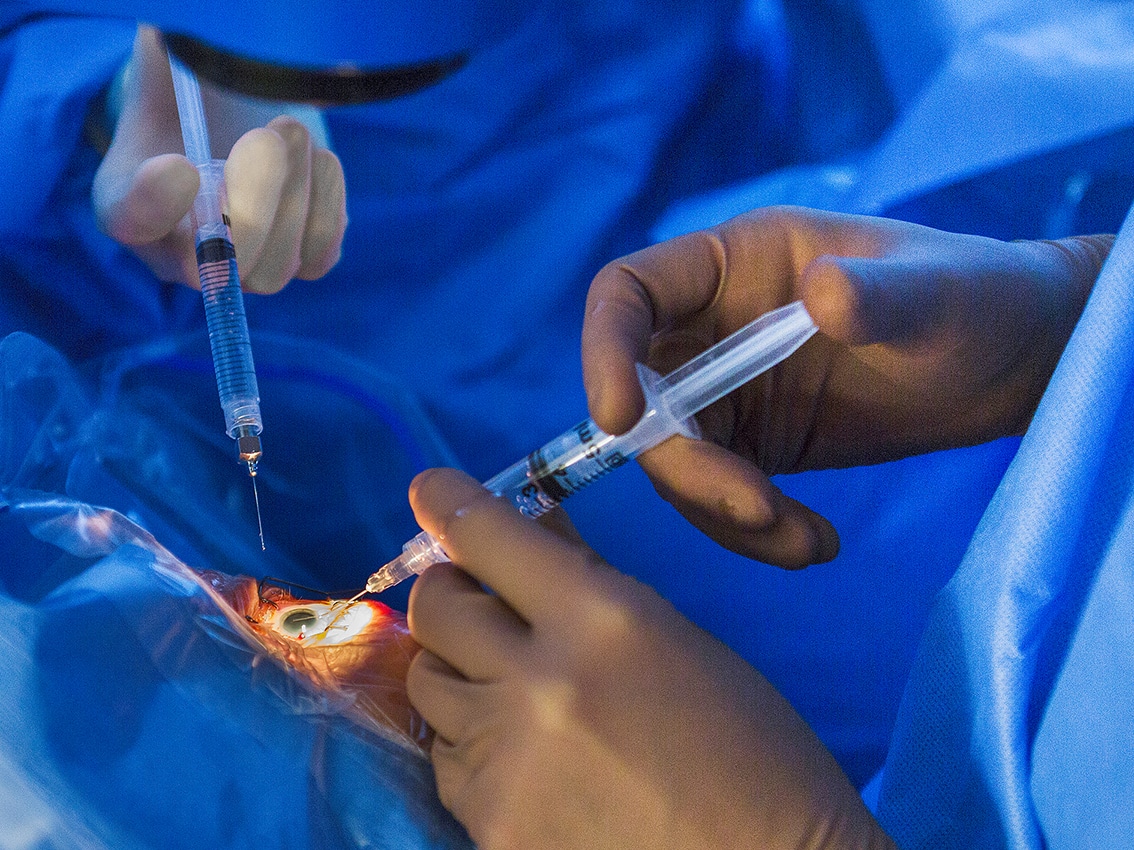
Cataract is wereldwijd nog steeds de belangrijkste oorzaak van blindheid. In de westerse wereld laten we het gelukkig meestal niet zo ver komen. Door het gebrek aan een preventieve behandeling zien we een grote toename van het aantal cataractoperaties. Mede door het effect van de babyboomers verwacht de gezondheidssector een chirurgische piek rond het jaar 2020.
Een korte geschiedenis
De cataractchirurgie kent een interessante geschiedenis. De oude Egyptenaren beschreven reeds technieken waarbij de mature cataract in het vitreum geluxeerd werd (met vaak ernstige complicaties zoals netvliesloslating en panoftalmie als gevolg). Dit bleef de standaardbehandeling tot Daviel, een arts uit Marseille, in de achttiende eeuw de eerste echte cataractextractie uitvoerde. In de negentiende en twintigste eeuw verfijnde de techniek verder dankzij nieuwe inzichten inzake asepsis, het gebruik van cocaïne als lokaal anestheticum en de introductie van de operatiemicroscoop. De Londonse oogarts Ridley plaatste in 1948 als eerste een intraoculaire lens (IOL).
Vóór het gebruik van deze lens bleef de patiënt afaak (betekent letterlijk “zonder lens”). Dit resulteerde meestal in een hoge hypermetropie, enkel te verhelpen met zeer zware brillen of later contactlenzen. Maar pas in 1967, met de ontdekking van phaco-emulsificatie (door Charles Kelman), kwam de echte revolutie. Tot dan verwijderde de chirurg de cataract in zijn geheel doorheen een grote limbale incisie (> 6mm). Deze incisie moest niet alleen gehecht worden maar zorgde vaak ook voor een uitgesproken geïnduceerd astigmatisme. Bij phaco-emulsificatie verbrijzelt men de lens eerst met behulp van ultrasone energie, geleverd door een probe. Hiervoor is een kleine incisie voldoende (vandaag meestal tussen 2 en 3mm). Nadien wordt de gefragmenteerde lens uit het oog gezogen.
Hoewel deze techniek revolutionair is en tal van voordelen biedt (minder astigmatisme, minder kans op infecties, korte operatietijd) was het wachten tot begin jaren 90 en de introductie van de plooibare IOL voordat ze defi nitief doorbrak. Vandaag wordt phaco-emulsificatie in België bij 99% van de cataractingrepen toegepast. De ontelbare voordelen van deze techniek zorgen ervoor dat de operatietijd slechts 10 à 15 minuten bedraagt.
Moderne (r)evoluties
Topische anesthesie
Hierboven werd reeds gemeld dat het gebruik van cocaïne collyre in de 19de eeuw de cataractchirurgie een stuk eenvoudiger maakte. De lokale applicatie van cocaïne fragiliseert echter ook het epitheel van de cornea. Als gevolg van de ontwikkeling van de anesthesie werd de topische verdoving later vervangen door lokale (o.a. door peri- of retrobulbaire injecties) of algemene verdoving. Sinds de verspreiding van de phacoemulsifi catie met kleine incisies is de topische anesthesie evenwel opnieuw aan een steile opmars bezig. Moderne, minder toxische moleculen bieden voldoende comfort aan zowel de patiënt als de chirurg om de ingreep op een vlotte manier in dagkliniek uit te voeren, met een snelle recuperatie achteraf. Hierbij vermijdt men ook complicaties zoals retrobulbaire bloedingen en perforaties van het oog door de injectienaald. Dit betekent dan ook een forse besparing voor de ziekteverzekering.
Reductie van het risico op postoperatieve infectie (panoftalmie)
Traditioneel is panoftalmie de voornaamste postoperatieve complicatie van cataractchirurgie. Afhankelijk van de uitgevoerde studies komt deze voor bij 0,04 tot 0,27% van de cataractoperaties. De complicatie start meestal pas enkele dagen na de ingreep maar heeft vaak zeer ernstige gevolgen. De behandeling bestaat uit het toedienen van intravitreale antibiotica en/of het uitvoeren van een vitrectomie. Niettemin resulteert dit dikwijls in een matig tot ernstig visusverlies. Profylaxie in de vorm van asepsis (povidonjodium) vormde samen met postoperatieve topische antibiotica het belangrijkste verdedigingsmiddel. Relatief recent toonde een studie van de ESCRS (European Society of Cataract and Refractive Surgery) echter aan dat het spoelen van de voorkamer op het einde van de ingreep met cefuroxime de kans op postoperatieve panoftalmie met gemiddeld 97% vermindert. De veiligheid van de procedure is hierdoor nog toegenomen. Sommige artsen durven nu zelfs beide ogen in eenzelfde operatietijd te behandelen, iets wat vroeger als te gevaarlijk werd beschouwd. De verlaging van het risico op postoperatieve infecties versnelde ook de evolutie naar clear lens extractie, waarbij een normale lens vervangen wordt door een kunstlens ter correctie van een bril.
Biometrie
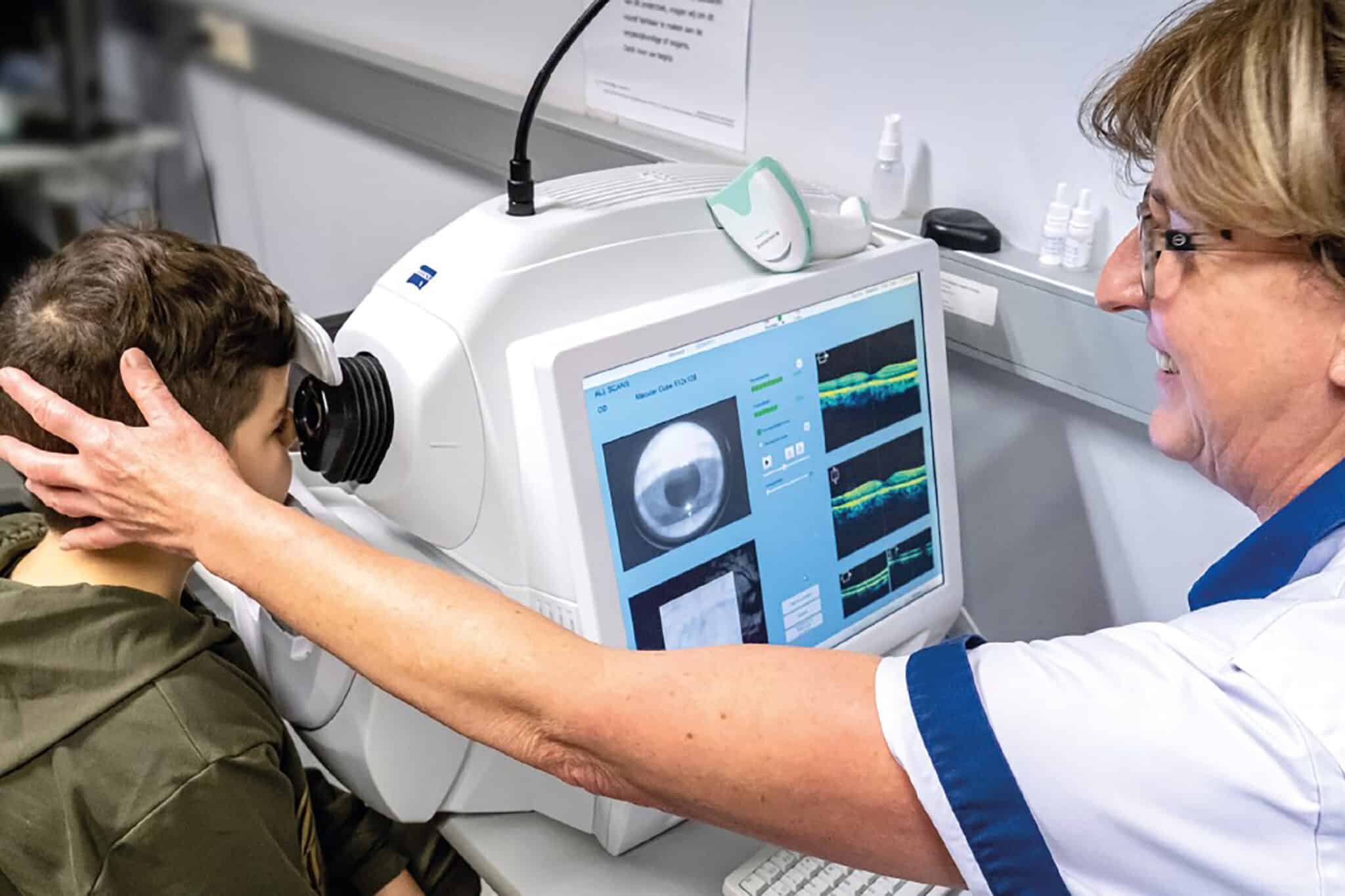
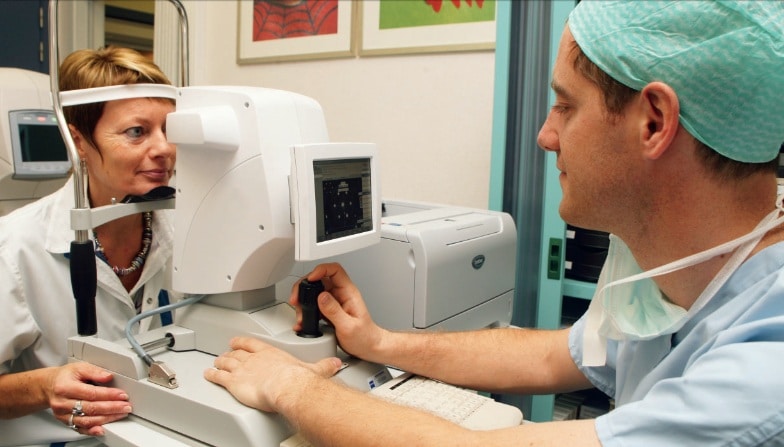
Naast het verwijderen van de cataract probeert men er ook voor te zorgen dat de patiënt na de ingreep zo weinig mogelijk nood heeft aan een bril. Een aantal formules laten toe de juiste dioptrie van de te plaatsen IOL te bepalen en zodoende een te sterke postoperatieve bijziendheid of verziendheid te vermijden. Gewoonlijk wordt hiervoor de aslengte van de oogbol d.m.v. een speciale echoprobe bepaald. Aangezien de druk van de probe de oogbal wat vervormt, is het resultaat vaak operator-afhankelijk en kan het wat variëren. Recent ontwikkelde men een non-contact biometer, die deze variatie tot nul herleidt en veel betere refractieresultaten oplevert. De chirurg kan hierdoor met meer vertrouwen de juiste lens voor de juiste patiënt selecteren waardoor nu vaak na de ingreep geen bril voor ver meer nodig is.
Evolutie in lenstechnologie: correctie van astigmatisme en presbyopie
Voorbeeld van een moderne implantlens
De eerste IOL’s waren gemaakt van PMMA, een niet-fl exibel materiaal. De chirurg moest deze door een relatief grote opening (6mm) inbrengen. Sinds de jaren 90 zijn IOL’s opgebouwd uit silicone en acrylaten. De plooibare lenzen kunnen door heel kleine openingen ingebracht worden en induceren hierdoor zeer weinig astigmatisme. Bij een geslaagde biometrie kunnen deze lenzen, zoals eerder vermeld, de voorafbestaande myopie of hypermetropie bij de patiënt corrigeren. In de meeste gevallen is een bril voor zien van ver dan niet meer nodig. Biometrie bood daarentegen geen oplossing voor astigmatisme en presbyopie (leesproblemen). Evoluties in de lenstechnologie hebben hier een mouw aan gepast. Allereerst deden torische lenzen, die het astigmatisme corrigeren, hun intrede. Hoewel zij even manipuleerbaar zijn als gewone IOL’s, vraagt de plaatsing in het oog meer precisie van de chirurg aangezien ze juist in de as van het te corrigeren astigmatisme geplaatst moeten worden. Torische lenzen bestaan in alle courante dioptrieën maar worden door het RIZIV slechts terugbetaald vanaf een sterkte van 2 dioptrie. Presbyopie kan verholpen worden door het plaatsen van multifocale of progressieve lenzen, waarbij de patiënt in staat is om zowel ver als dicht te zien. Bij een realistisch verwachtingspatroon van de patiënt geven ze vaak een fantastisch resultaat en ze winnen dan ook meer en meer aan populariteit. Een nadeel bij deze IOL’s is soms het verschijnen van halo’s rondom lichten. Een goede voorlichting is dus cruciaal. In principe zijn deze lenzen geschikt voor alle gezonde ogen. Ze worden echter niet terugbetaald door het RIZIV.
Besluit
Moderne technologieën en inzichten maakten de laatste jaren enkele revoluties mogelijk in de cataractchirurgie. De veiligheid en het comfort van de ingreep is sterk toegenomen voor zowel arts als patiënt. Biometrie en lenstechnologie zijn zodanig geëvolueerd dat“brilonafhankelijkheid” na cataractchirurgie voor de meeste patiënten – met verder gezonde ogen – een realistische verwachting mag zijn.
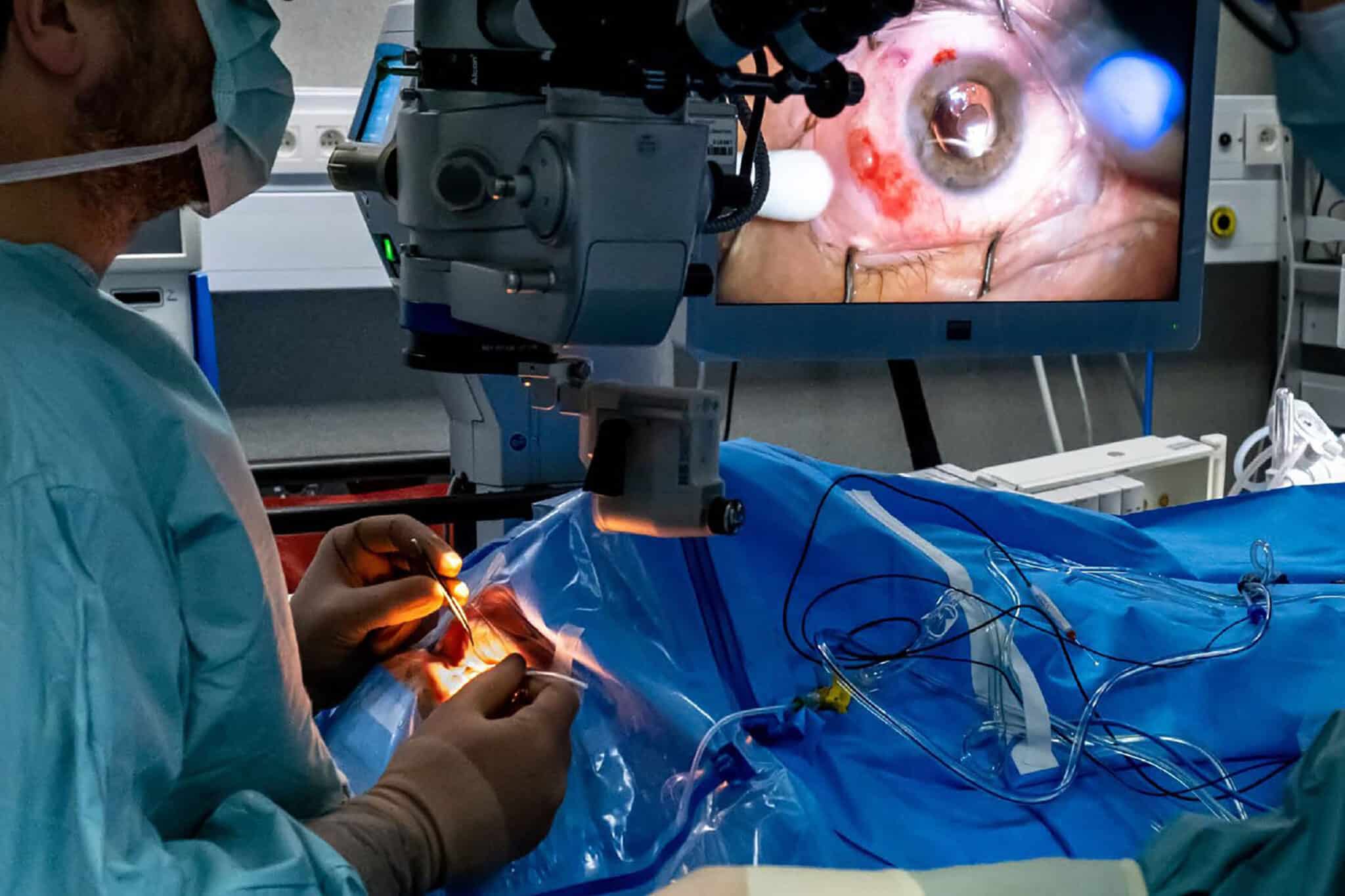
Een ophtalmologische operatiemicroscoop toont een bimanuele “small-incision” aspiratie van de lenscortex.