Borstkanker is veruit de meest voorkomende vorm van kanker bij vrouwen: 80% tot 90% krijgt ermee te maken in hun leven. In een vroegtijdig stadium wordt een borstsparende ingreep uitgevoerd. In veel gevallen wordt de borst echter in haar geheel weggenomen (amputatie of mastectomie). Dit is een ingrijpende operatie die de vrouwelijkheid en het zelfbeeld van de vrouw enorm aantast. Veel vrouwen kiezen dan ook voor een borstreconstructie: een nieuwe borst die de vorm en het volume van de andere borst zo goed mogelijk benadert.
Borstreconstructie: een ‘esthetische reconstructie’
Plastische heelkunde bestaat uit twee deelgebieden: reconstructieve en esthetische heelkunde. In de reconstructieve heelkunde overweegt het functioneel herstel, waarbij tegelijk een zo goed mogelijke vorm wordt beoogd. Het herstel van misvormingen na tumorchirurgie (bv. borstkanker) is een van de vele facetten van de reconstructieve heelkunde. Het doel is om het verloren weefsel maximaal te herstellen. Bij esthetische chirurgie overweegt het morfologisch-esthetisch herstel, zonder de functie evenwel te schaden. Een borstreconstructie heeft haar wortels in beide domeinen – het is in feite een ‘esthetische reconstructie’.
De technieken in de reconstructieve heelkunde zijn geëvolueerd door de jaren heen. Het gamma van technieken ging van het gewoon sluiten van een wonde, het gebruik van een huident, of later het gebruik van een gesteelde flap. Met deze technieken konden echter niet alle problemen even elegant worden opgelost. Door de intrede van de microchirurgie namen de mogelijkheden binnen de reconstructieve heelkunde vrijwel onbeperkt toe. Met deze techniek kunnen complete weefselstukken of vrije flappen (huid, vet, bot, spier, fascia,…) getransplanteerd worden naar veraf gelegen delen van het lichaam. Dit kan enkel indien de kleine aan- en afvoerende bloedvaatjes doorgenomen worden en met zeer fijn instrumentarium onder microscopische vergroting ingenaaid of geanastomoseerd worden op de acceptorvaten in de buurt van het defect. Dit heet dan een vrije flap.
Tijdstip van de reconstructie
Een borstreconstructie kan op twee tijdstippen uitgevoerd worden. Enerzijds kan ze onmiddellijk worden uitgevoerd, dus op het ogenblik van de amputatie. Dan spreekt men over een onmiddellijke of primaire borstreconstructie. De tweede mogelijkheid is om de reconstructie in een later stadium uit te voeren. In dat geval wordt zes maand tot een jaar gewacht. Dit is een laattijdige of secundaire borstreconstructie.
De voordelen van een onmiddellijke borstreconstructie zijn de volgende:
- Deze procedure is minder belastend voor de vrouw. De angst om te moeten leven zonder borst is kleiner. Het lichaamsbeeld is minder verstoord en het verlies van zelfvertrouwen is geringer.
- Een onmiddellijke reconstructie is vaak mooier dan een laattijdige reconstructie.
- Het betreft slechts één ingreep en één enkele narcose. Er is dus maar een eenmalig risico op complicaties en de vrouw moet maar één keer revalideren.
Het uitvoeren van een onmiddellijke reconstructie met eigen weefsel mag bijkomende behandelingen (chemotherapie, radiotherapie, hormonentherapie) niet in de weg staan. Deze kunnen in principe op de geplande tijdstippen aanvangen. Of een patiënte al dan niet in aanmerking komt voor een onmiddellijke borstreconstructie gebeurt in overleg met de oncoloog en de borstchirurg of gynaecoloog.
Types borstreconstructies
Grosso modo kunnen we borstreconstructies opsplitsen in twee grote groepen: prothesereconstructies en autologe of eigenweefselreconstructies.
Prothesereconstructie
Bij een prothesereconstructie wordt een siliconenprothese onder de grote borstspier ingebracht – een omhulsel van siliconenrubber gevuld met of siliconengel of een zoutoplossing. Naast het infectierisico is het voornaamste probleem kapselvorming rondom de prothese. Om dit risico te verkleinen heeft de prothese een ruwe buitenlaag. Kapselvorming treedt voornamelijk op wanneer radiotherapie deel uitmaakt van de nabehandeling. Daarom zijn definitieve prothesereconstructies tegenaangewezen indien radiotherapie dient te gebeuren of reeds is gebeurd. Een prothese kan tijdelijk als reconstructiemiddel gebruikt worden. Nadien moet dan een definitieve reconstructie gebeuren door middel van een eigenweefselreconstructie, zoals hier na uitgelegd. Dergelijke gereconstrueerde borsten voelen minder natuurlijk aan, kunnen harder worden na verloop van tijd en vereisen vaak een nieuwe ingreep na een tiental jaar (of vijf jaar bij voorafgaande radiotherapie). Daarnaast evolueert een prothesereconstructie niet mee met de rest van het lichaam. Wanneer men bijkomt of veroudert, zal de gezonde borst in tegenstelling tot de gereconstrueerde borst wél evolueren.
autologe of eigenweefselreconstructie
Bij deze recentere methode worden een groot stuk huid en vetweefsel overgebracht naar de borststreek om een nieuwe borst te modelleren. Bij dit type borstreconstructie is dus geen onderhuidse prothese meer nodig, waardoor de nieuwe borst natuurlijker aanvoelt. Daarnaast is een dergelijke reconstructie blijvend, in tegenstelling tot een prothesereconstructie. Een bijkomend voordeel is dat een autologe reconstructie mee evolueert met de rest van het lichaam. Voor deze ingreep kunnen verschillende types flappen gebruikt worden:
• weefsel van buikwand: de vrije DIEP-flap
• weefsel uit de gluteale streek: de vrije SGAP-flap
Weefsel van buikwand: de vrije DIEP-flap (Deep Inferior Epigastric Perforator)
Het vetweefsel van de buikwand tussen de navel en de schaamstreek werd voor het eerst gebruikt voor borstreconstructie in 1979. Dit weefsel werd de TRAM-flap (Transverse Rectus Abdominis Myocutaneous) genoemd. De laatste decennia is het gebruik van dit weefsel de standaard geworden in reconstructies met lichaamseigen weefsel. Sinds 1979 hebben zich echter heel wat veranderingen in de techniek voorgedaan, vooral wat betreft de hoeveelheid van de rectus abdominis spier (rechte buikspier) die mee werd gepreleveerd vanuit de buik. De tendens om steeds minder rechte buikspier te preleveren leidde in 1992 tot de ontwikkeling van de vrije DIEP-flap (Deep Inferior Epigastric Perforator). Het basisconcept van deze techniek is de zogenaamde ‘perforatorflap’. De voedende bloedvaten (perforanten) die naar het vet en de huid doorheen de rechte buikspieren lopen, kunnen vrij gedisseceerd worden door de rechte buikspier enkel te splitsen – ze hoeft dus niet meer weggenomen te worden. Integendeel, de doorbloeding van de rechte buikspieren wordt behouden door collaterale doorbloeding en de motorische bezenuwing van de buikspieren wordt gespaard. Deze voedende bloedvaten worden tot in de lies vrijgedisseceerd, waar ze uitmonden in de arteria en de vena epigastrica inferior. Deze worden doorgeknipt en vervolgens microchirurgisch geanastomoseerd op de acceptorvaten gelegen naast het borstbeen (de arteria en vena mammaria interna) ter hoogte van de te reconstrueren borst. Een laatste fase van de ingreep is de ‘shaping’, waarbij het vetweefsel en de huid van de DIEP-flap omgevormd worden tot een borst.
Voordelen
• Een volledige eigenweefsel reconstructie van de borst is op deze manier mogelijk.
• Bij de meeste vrouwen met een buikje is de buik nadien mooier.
• Postoperatief is er geen verzwakking van de buikwand of verlies van functie van de rompspieren. Patiënten die een DIEP-flap reconstructie ondergingen zijn meestal in staat hun normale dagtaken te hernemen vier tot zes weken na de ingreep. In principe kan de patiënte na die periode alle types van sportbeoefening en fysieke arbeid progressief hernemen.
• Aangezien de gevoelszenuw van de huid van de buikwand vrij gelegd kan worden door de chirurgische techniek, kan deze zenuw eventueel verbonden worden aan de gevoelszenuwen van de borst.
• Aangezien de vrije DIEPflap over een langere vaatsteel beschikt, verloopt de vormgeving van de nieuwe borst met het abdominale huid- en vetweefsel gemakkelijker en is er een beter esthetisch resultaat.
• Aangezien er ter hoogte van de buikwand geen spier wordt doorgesneden of weggenomen, is de postoperatieve pijn lager dan met andere technieken. Een recente studie toont aan dat voor de DIEPflap gemiddeld drie keer minder pijnmedicatie moet toegediend worden in vergelijking met de TRAM-flap. Naast het gemak voor de patiënte leidt dit tot een snellere revalidatie, een kortere hospitalisatieduur en een lagere kost voor de patiënte, het ziekenfonds en de verzekering.
Nadelen
• De nadelen van de DIEPflap techniek zijn vooral van microchirurgische aard: verlengde operatieduur (ca. 7 uren unilateraal, ca. 9 uren bilateraal), risico op eventuele trombose van de flapbloedvaten (ca. 1-2%) en eventueel volledig verlies van de flap (ca. 0,5-1%).
• Het betreft een middelgrote operatie met een revalidatieperiode van vier tot zes weken. Tijdens deze periode is de patiënte initieel wat vermoeid en is er een hefverbod (niets meer dan een telefoonboek) van een viertal weken.
• Ter hoogte van de buik is er een litteken van de ene heupkam tot de andere. Meestal kan dit litteken gemakkelijk verborgen worden door de kledij.
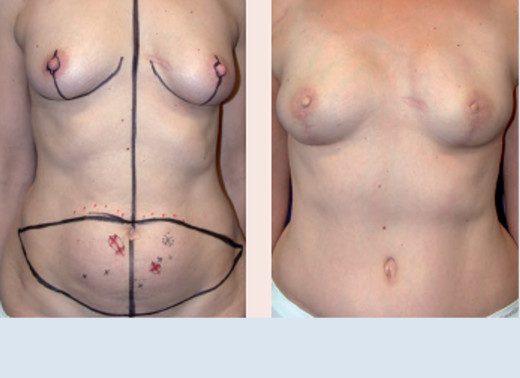
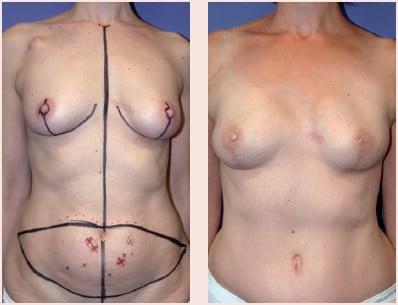
Bilaterale onmiddellijke borstreconstructie DIEP-flap
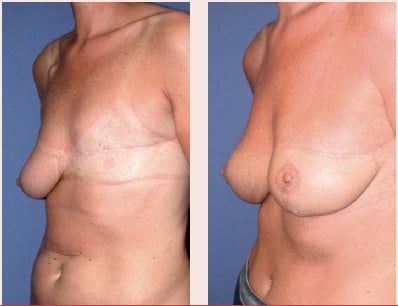
Unilaterale laattijdige borstreconstructie DIEP-flap
Weefsel uit de gluteale streek: de vrije SGAP-flap (Superior Gluteal Artery Perforator)
Bij deze techniek wordt vanuit de gluteale streek (bilstreek) een ellips huid en vet weggenomen, als vrije flap getransplanteerd naar de thorax en op analoge wijze microchirurgisch geanastomoseerd. Men gebruikt de vrije SGAP-flap wanneer er onvoldoende weefsel is ter hoogte van de buikwand. Het vetweefsel van de bilstreek is immers van minder goede kwaliteit in vergelijking met de buikwand.
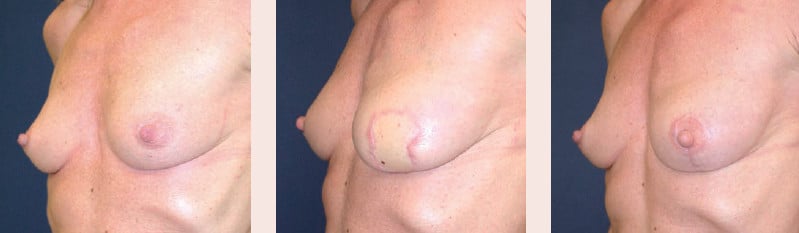
Weefsel uit de gluteale streek: de vrije SGAP-flap
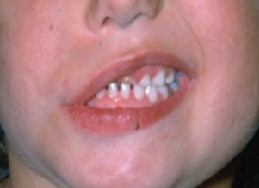
Tepel- en tepelhofreconstructie
Na een viertal maanden neemt de nieuwe borst haar definitieve vorm aan, waarna men kan overgaan tot de afwerking. De tepel wordt meestal gereconstrueerd onder plaatselijke verdoving met een klein flapje afkomstig van de huid op de plaats waar de nieuwe tepel komt. Dit zorgt voor een klein litteken. Soms kan de tepel gereconstrueerd worden door transplantatie van een gedeelte van de andere tepel, maar enkel wanneer die groot genoeg is. Het tepelhof wordt gereconstrueerd door middel van een tatoeage van de tepelhofregio, dat het litteken van de tepelreconstructie camoufleert. Dit vindt plaats één tot twee maanden na de reconstructie.
Praktisch
Een patiënte met nieuw gediagnosticeerd borstcarcinoma die in aanmerking komt voor onmiddellijke reconstructie kan snel een informatieve raadpleging op de dienst Plastische Heelkunde aanvragen. Alle mogelijkheden van borstreconstructie worden uitgelegd en met foto’s gevisualiseerd. Ook krijgt de patiënte de mogelijkheid om contact op te nemen met lotgenotes die al een dergelijke operatie hebben ondergaan om een realistisch beeld te krijgen van het verloop en de resultaten. Samen met de borstchirurg of gynaecoloog wordt ten slotte een operatiedatum afgesproken.