Artikel 107 vormt de basis voor de belangrijkste hervorming in de Belgische geestelijke gezondheidszorg in de laatste jaren. Een centrale rol binnen dit proces van vermaatschappelijking van zorg wordt toebedeeld aan de mobiele teams, die zowel acute als langdurige psychiatrische zorg aanbieden in de thuiscontext. In lijn met de internationale ervaringen tonen de eerste lokale resultaten dat een begeleiding door het Mobiel Crisisteam voor een meerderheid van de geïncludeerde cliënten een ziekenhuisopname kan voorkomen of verkorten. De globale tevredenheid bij de cliënt en zijn/haar omgeving is dan ook hoog.
Time to change?
Een op drie Belgen krijgt ooit in zijn leven met een psychische stoornis te kampen.[1] De gevolgen van psychisch onwelzijn zijn groot, zowel op persoonlijk als maatschappelijk vlak. Van alle West-Europese landen heeft enkel Finland hogere suïcidecijfers dan België.[2] Bovendien vormen psychische stoornissen de hoofdoorzaak van invaliditeit in België.[4] Ondanks het uitgebreide Belgische residentiële zorgaanbod (met tot voor kort 152 psychiatrische bedden per 100.000 inwoners) blijft een significante groep mensen met psychische problemen onbehandeld. Zowel attitudinale (stigma), structurele (wachtlijsten voor ambulante zorg) en socio-economische (individuele financiële beperkingen) factoren spelen hierbij een rol.
Toepassing van artikel 107
Op 28 september 2009 implementeerde de Interministeriële Conferentie Volksgezondheid artikel 107 van de wet betreffende de ziekenhuizen en andere verzorgingsinstellingen. De toepassing van artikel 107 biedt ziekenhuizen de mogelijkheid om psychiatrische bedden buiten gebruik te stellen met behoud van financiering. Door reallocatie van deze middelen in ambulante zorgprojecten beoogt men een vermaatschappelijking van de geestelijke gezondheidszorg, met een verschuiving van aanbodsgestuurde zorg naar vraaggestuurde zorg.[6] Dit soort zorg focust op preventie, vroegdetectie, destigmatisering, deïnstitutionalisering, recovery en empowerment, en ambieert de toegankelijkheid en continuïteit te verbeteren. De huisarts krijgt een centrale positie binnen de zorgnetwerken.
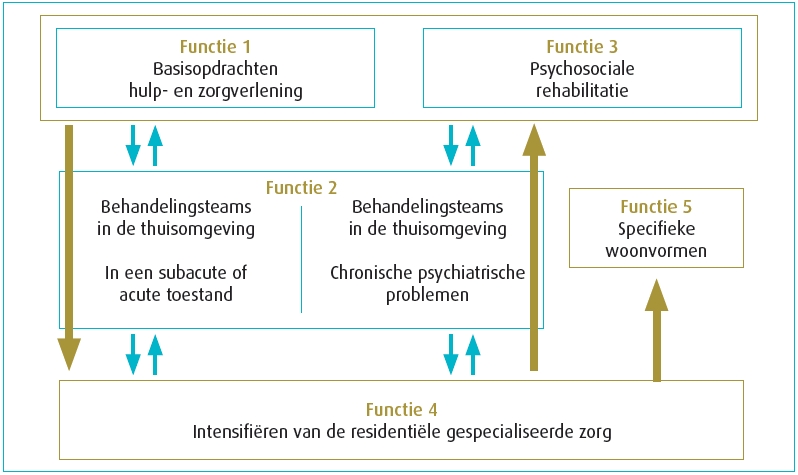
Artikel 107 van de wet betreffende de ziekenhuizen en andere verzorgingsinstellingen beschrijft vijf verschillende functies. Het Mobiel Crisisteam is een onderdeel van functie 2, die de mogelijkheid creëert om mensen in de thuiscontext te begeleiden en behandelen.
Artikel 107 beschrijft vijf verschillende functies.[6] Het Mobiel Crisisteam is een onderdeel van functie 2, die de mogelijkheid creëert om mensen in de thuiscontext te begeleiden en behandelen. Functie 2 omvat twee onderdelen: functie 2a (Mobiel Crisisteam – MCT) richt zich op cliënten met acute problemen; functie 2b (Mobiel Behandelteam – MBT) biedt zorg aan cliënten met een langdurige psychiatrische problematiek.
Voorstelling Mobiel Crisisteam
Het Mobiel Crisisteam is als pilootproject sinds 12 maart 2012 actief in de regio Noord-West-Vlaanderen. De organiserende partners zijn het AZ Sint-Jan Brugge-Oostende AV, het AZ Sint-Lucas, het psychiatrisch ziekenhuis Onze-Lieve-Vrouw te Brugge, het psychiatrisch ziekenhuis Sint-Amandus te Beernem en het psychotherapeutisch centrum Rustenburg.
Het team biedt een intensieve, ambulante behandeling voor cliënten met acute psychische problemen (“hospital at home”). Hiervoor werkt het nauw samen met een uitgebreid netwerk van partners in de eerste en tweede lijn. De belangrijkste doelstelling is een residentiële opname te voorkomen of verkorten, of een herval te vermijden.
Het Mobiel Crisisteam is multidisciplinair samengesteld en bestaat uit een teamverantwoordelijke (Stefaan Vandevoorde), een klinisch psycholoog (Delphine Van Hevele), twee psychiaters (dr. Chris Bervoets en dr. Tilia Mertens), drie maatschappelijk werkers en acht psychiatrisch verpleegkundigen. Gezien het intensieve karakter van de behandeling heeft het team een gedeelde caseload.
Het Mobiel Crisisteam is multidisciplinair samengesteld en bestaat uit 15 leden: een team verantwoordelijke, een klinisch psycholoog, twee psychiaters, drie maatschappelijk werkers en acht psychiatrisch verpleegkundigen.
Aanmelding
Het team is 7 dagen op 7 operationeel, van 08.30 tot 21.15 uur. Aanmelden kan tussen deze uren via het telefoonnummer 050 30 17 65. Binnen de 24 uur na de aanmelding vindt een intakegesprek plaats met de cliënt en wordt er vervolgens in team overlegd of de cliënt in aanmerking komt voor een begeleiding. Indien de aanmelding buiten de inclusiecriteria valt, wordt aan de verwijzer een andere vorm van begeleiding geadviseerd.
INCLUSIECRITERIA
1. aanwezigheid van acute psychische problemen
2. leeftijd tussen 16 en 65 jaar
3. “informed consent” van de cliënt om de begeleiding op te starten
4. aanmelding via huisarts, psychiater, EPSI (Eenheid voor Psychiatrische SpoedInterventie) of PET (Psychiatrisch ExpertiseTeam)
5. verblijfadres in een van de volgende (deel)gemeenten: Brugge-Centrum, Kristus-Koning, Sint-Jozef, Sint-Pieters, Sint-Andries, Sint-Michiels, Sint-Kruis, Assebroek, Koolkerke, Dudzele, Lissewege, Zeebrugge, Zwankendamme, Jabbeke, Stalhille, Varsenare, Zerkegem, Beernem, Oedelem, Sint-Joris, Zuienkerke, Meetkerke, Houtave, Nieuwmunster, Zedelgem, Aartrijke, Veldegem, Loppem, Oostkamp of Torhout
Behandeling
De begeleiding duurt vier tot zes weken en verloopt in drie fasen: de intake en planningsfase, de handelfase en de afrondings- en oriëntatiefase.
- Tijdens de intake en planningsfase wordt een biopsychosociale analyse met risicotaxatie uitgevoerd. Binnen de 72 uur na de aanmelding volgt een consult bij de psychiater. Indien nodig gebeurt een psychodiagnostisch onderzoek. Het team stelt een behandelingsplan op met doelstellingen op maat van de cliënt en spreekt de intensiteit van de huisbezoeken af (initieel minstens eenmaal per dag).
- Tijdens de handelfase gebeurt een crisisinterventie binnen de thuiscontext, evalueert men het toestandsbeeld verder en plant men de medicamenteuze opvolging. Daarnaast wordt psycho-educatie gegeven en ingezet op hervalpreventie. Het team legt contacten met en ter ondersteuning van het bestaande netwerk. Indien gewenst vindt een netwerkoverleg plaats. De verwijzer, huisarts en behandelend psychiater blijven de spilfiguren in de zorg en worden actief betrokken bij de behandeling.
- Tijdens de afrondings- en oriëntatiefase evalueert het team de begeleiding en organiseert een vervolgbehandeling. De huisarts en behandelend psychiater worden telefonisch en via een ontslagbrief op de hoogte gebracht van de afronding van de begeleiding.
Meerwaarde
Het aan huis begeleiden heeft tal van voordelen. De cliënt blijft in zijn thuiscontext en ook de eventuele gezinsleden worden van meet af aan ondersteund en betrokken. De hulpverleners verkrijgen een beter zicht op de problematiek en de mogelijkheden van de cliënt. Daarnaast kunnen zij de risico’s grondiger inschatten. In het Verenigd Koninkrijk noteerde men een beduidende afname van het aantal suïcides per jaar sinds het opstarten van de 24/7 Mobiele Crisisteams.[7]
Resultaten
Ambulant crisiswerk is een nieuw gegeven in België, maar lijkt toch al sterk zijn vruchten af te werpen. Tijdens het opstartjaar van het Mobiel Crisisteam Noord-West-Vlaanderen werden 179 cliënten aangemeld, waarvan er 128 werden begeleid. Diagnostisch was er hoofdzakelijk sprake van affectieve of psychotische stoornissen. 56% van de cliënten in begeleiding werd vroeger reeds gehospitaliseerd voor psychiatrische problemen en de helft van de cliënten had op het moment van de aanmelding een behandelend psychiater. De helft van de cliënten was alleenstaand en 38% was actief op de arbeidsmarkt. De duur van de begeleiding was gemiddeld 31 dagen en de doelstelling van de begeleiding was vaak het voorkomen van een opname. Bij 27% van de cliënten in begeleiding bleek een ziekenhuisopname uiteindelijk toch noodzakelijk.
We merkten tot dusver een forse toename in het aantal aanmeldingen tijdens het tweede werkingsjaar, met 100 aanmeldingen tijdens de eerste 118 dagen. De laatste maanden vonden gemiddeld 60 huisbezoeken per week plaats.
Besluit
Met de implementatie van artikel 107 werd het startsein gegeven voor de vermaatschappelijking van de geestelijke gezondheidszorg in België. Hierbij beoogt men een hogere continuïteit en toegankelijkheid van zorg te bekomen, evenals een uitgebreider ambulant behandelaanbod. De eerste lokale resultaten tonen dat een intensieve behandeling in de thuiscontext door het MCT een volwaardig alternatief kan zijn voor een ziekenhuisopname of opgenomen cliënten kan toelaten sneller naar huis terug te keren. Onderzoek dient uit te wijzen welke implicaties het oprichten van de mobiele teams in België heeft op de continuïteit en toegankelijkheid van zorg, remissie- en recoverypercentages, het totaal aantal ziekenhuisopnames, het absoluut en relatief aantal gedwongen opnames en de nationale suïcidecijfers.
Contact
Mobiel Crisisteam Brugge
Tel.: 050 30 17 65
E-mail: 2a.kernteam@netwerkggzregionw-vl.be
Website: www.netwerkggzregionw-vl.be
Referenties
1 Van Herck P. & Van de Cloot I. (2013). Hoe gezond is de geestelijke gezondheidszorg in België? De feiten achter de mythe. Brussel: Itinera Institute.
2 Vandeurzen J. (2012). Nota van de Vlaamse Regering. Gezondheidsdoelstelling ‘Preventie van zelfdoding’ en Vlaams actieplan 2012-2020. Brussel: Vlaams Parlement.
3 World Health Organization (2008). The global burden of disease. 2004 update. Geneva: WHO.
4 Bayingana K., Demarest S., Gisle L., Hesse E., Miermans P.J., Tafforeau J. & Van der Heyden J. (2006). Gezondheidsenquête België 2004. Brussel: Wetenschappelijk Instituut Volksgezondheid.
5 World Health Organization (2008). Policies and practices for mental health in Europe – meeting the challenges. Copenhagen: WHO.
6 Federale overheidsdienst Volksgezondheid, Veiligheid van de Voedselketen en Leefmilieu (2010). Gids naar een betere GGZ door de realisatie van zorgcircuits en zorgnetwerken. Brussel: FOD.
7 While D., Bickley H., Roscoe A., Windfuhr K., Rahman S., Shaw J., Appleby L. & Kapur N. (2012). Implementation of mental health service recommendations in England and Wales and suicide rates, 1997-2006: a cross-sectional and before-and-after observational study. The Lancet 379 (9820): 1005-1012.
Download het artikel als PDF-bestand.