“Zoals borstkanker de grootste, eertijds verzwegen, angst is bij de meeste vrouwen, zo is prostaatkanker zeer bedreigend voor vele mannen. Hij brengt niet alleen de angst om te sterven met zich mee, maar ook angsten die de kern van de mannelijkheid raken. De behandeling van prostaatkanker, in welke vorm ook, brengt bijna onveranderlijk de bekende risico’s van incontinentie en impotentie met zich mee die een rechtstreekse aanval zijn op het zelfbeeld, de trots en de levensvreugde van iedere man en die door hun aard mannen erg terughoudend maken over dit onderwerp.”(Van Man tot Man – leven met prostaatkanker – Michaël Korda en prof. dr. E. van der Does)
Bijna anderhalf jaar geleden richtte de dienst urologie van het AZ SintJan AV de prostaatkliniek op, toen een primeur voor ons land. Ondertussen werden een klein duizend patiënten met een prostaataandoening in de prostaatkliniek geholpen. De bedoeling was een multidisciplinaire structuur te creëren en zo een optimale zorg te garanderen voor de patiënt met een prostaataandoening en zijn familie (partner, kinderen). Verschillende feiten lagen aan de basis van dit initiatief.
Prostaatkanker kent stijgende incidentie
In de geïndustrialiseerde landen is prostaatkanker de meest voorkomende kanker bij mannen. Prostaatkanker treft bijna één man op tien. Van alle gediagnosticeerde tumoren bij de man, is één op vier een prostaatcarcinoma. In het jaar 2000 werden in het Vlaamse Gewest 4841 nieuwe gevallen van prostaatkanker vastgesteld. 1480 mannen uit deze groep waren op het moment van de diagnose jonger dan 65 jaar. De incidentie in de westerse wereld stijgt. Er wordt verwacht dat het aantal mannen met prostaatkanker tegen het jaar 2015 verdubbeld zal zijn. Sommigen spreken over een “oncologische bom” binnen de gezondheidszorg.
Deze stijging in incidentie is het gevolg van verschillende factoren. Enerzijds is er een snellere en betere diagnose. Het meer systematisch bepalen van de PSA-waarden door de huisarts, en de informatie- en bewustwordingscampagnes bij de bevolking zijn in dit verband heel belangrijk. Ongetwijfeld speelt ook de veroudering van de bevolking een rol: de incidentie van prostaatcarcinoma stijgt immers met de leeftijd. Mogelijk is ook onze westerse levensstijl – met overmatig gebruik van dierlijke vetten en alcohol – een bepalende factor.
Bovendien stellen we vast dat prostaatcarcinoma op steeds jongere leeftijd gediagnosticeerd wordt. De gemiddelde leeftijd van diagnose was vijf jaar geleden 62 jaar en deze verlaagt nog steeds. Prostaatcarcinoma in de zesde levensdecade is niet uitzonderlijk. De impact van de ziekte op het leven van de patiënt en zijn partner is dan ook groot! Met het oog op preventie van prostaatcarcinoma, worden de risicofactoren, zoals voedingspatroon, erfelijkheid, milieu en hormoonhuishouding, volop onderzocht.
Belang van regelmatige screening
Prostaatcarcinoma, indien tijdig gediagnosticeerd, kan genezen worden. Vermits beginnend prostaatcarcinoma vrijwel geen symptomen veroorzaakt, is een jaarlijkse PSAbepaling vanaf de leeftijd van ongeveer 50 jaar noodzakelijk om het gezwel in een gelokaliseerd stadium op te sporen. Hierbij speelt de huisarts een cruciale rol. Verschillende studies uit de USA – waar screening al enkele jaren langer gebeurt dan in Europa – bewijzen dat de sterfte ten gevolge van prostaatcarcinoma op deze wijze significant vermindert.
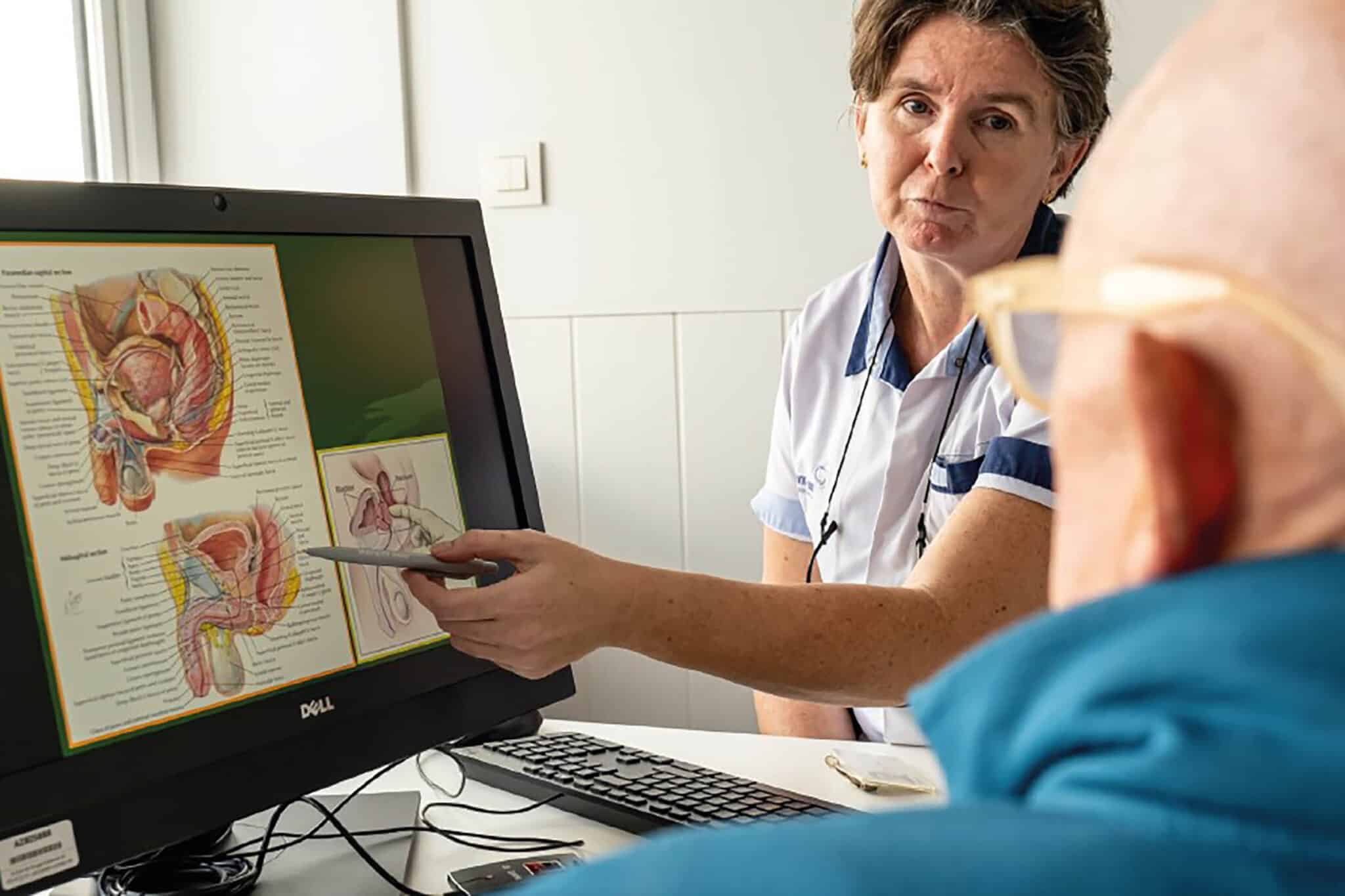
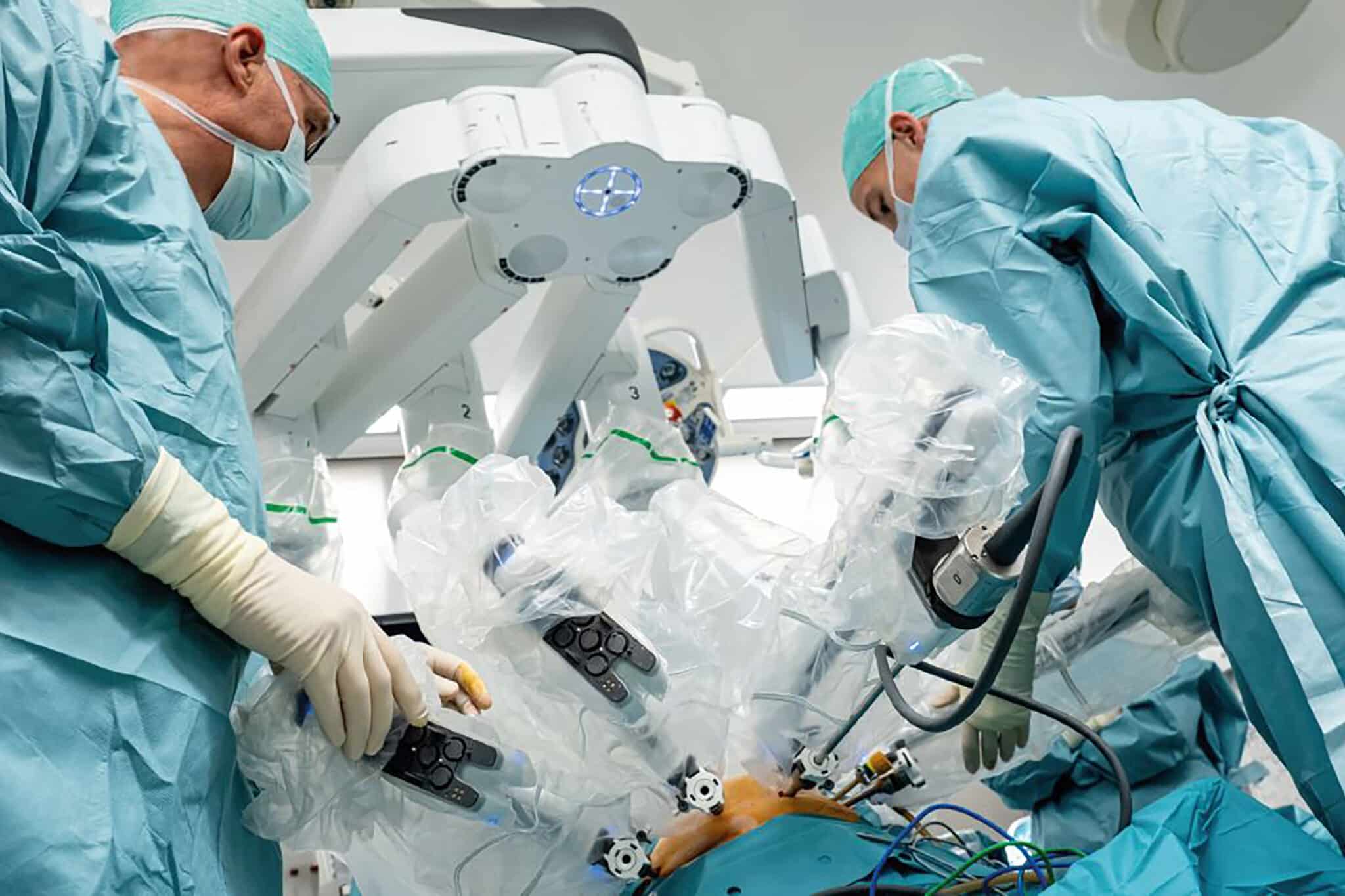
Wanneer de patiënt verneemt dat hij prostaatcarcinoma heeft, wordt hij dikwijls overmand door angst. In zijn zoektocht naar oplossingen, wordt hij geconfronteerd met conflicterende informatie en uiteenlopende behandelingsmethodes, zoals watchfull waiting, open of laparoscopische chirurgie, robotchirurgie, brachytherapie, cryochirurgie, hormonale therapie, HIFU, die zijn angst en onzekerheid alleen versterken. Daarenboven is de tijd die de arts aan de patiënt kan besteden niet onbeperkt.
Multidisciplinaire ondersteuning in het AZ Sint-Jan AV
Om op deze uitdagingen een adequaat antwoord te bieden, heeft het AZ Sint-Jan AV Brugge een aangepaste zorgstructuur opgericht, met name de prostaatkliniek. De doelstelling van deze zorgstructuur is de patiënt en zijn familie bij te staan met optimale informatie en adviezen, voorbereiding en begeleiding, dit vanaf het ogenblik van de diagnose, gedurende het ziekenhuisverblijf en tijdens de nazorg.
De patiënt wordt ondersteund door een multidisciplinair team dat bestaat uit de huisarts, uroloog, radiotherapeut, kinesitherapeut, gespecialiseerd verpleegkundige en psychologen. Elk van hen bespreekt met de patiënt en zijn partner onderwerpen die verband houden met levenskwaliteit en fysisch functioneren. Deze disciplines zijn als een constante aanwezig doorheen het ziekteproces van de patiënt. Daarnaast is de emotionele ondersteuning van de patiënt en zijn familie essentieel. Deze vangt aan op het ogenblik van de diagnose en duurt zolang dit nodig blijkt. De prostaatverpleegkundige speelt in dit proces een belangrijke rol. Deze verpleegkundige, die vrijgesteld is van alle andere taken, is speciaal opgeleid om een antwoord te kunnen bieden op de meeste vragen van de patiënt. Als intramuraal vertrouwenspersoon staat hij heel dicht bij de patiënt en zijn omgeving, en kan hij zodoende heel snel inspelen op hun noden.
Vermelden we ten slotte de cruciale rol van de huisarts bij het transmuraal overleg. De ontwikkeling van transmurale zorgpaden, in samenwerking met de HABO (Huisartsen van Brugge en Oostkust), zoals bij radicale prostatectomie is hiervan een voorbeeld. Uiteindelijk moet dit alles resulteren in een meer kwaliteitsvolle zorg voor de patiënt en zijn omgeving.
Als besluit kunnen we stellen dat de prostaatkliniek een erg belangrijke en onmisbare component is geworden van het urologisch departement in ons ziekenhuis. Nu reeds heeft de kliniek gewaardeerde successen geboekt op het vlak van research, behandeling en educatie rondom de prostaatproblematiek. Voor verdere informatie verwijzen we naar onze website www.urologiebrugge.be.
Rol van Brachytherapie
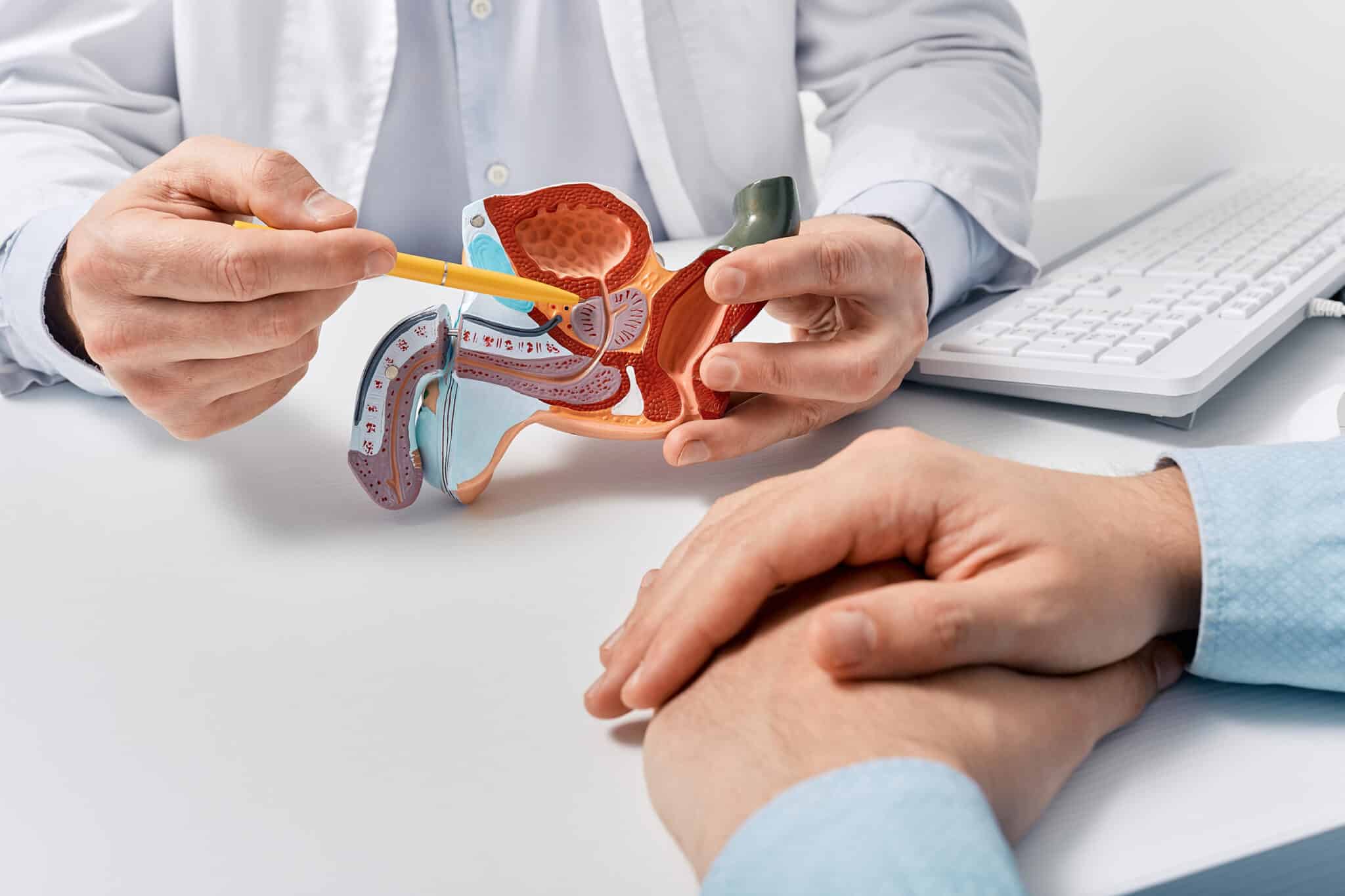
Brachytherapie is een radiotherapeutische techniek waarbij een radioactief isotoop tot in een orgaan of tumor gebracht wordt. De vrijgekomen straling wordt ter plaatse in hoge dosis afgegeven, terwijl de omgevende gezonde weefsels zo weinig mogelijk bestraald worden.
Brachytherapie van de prostaat is een relatief recente techniek (ongeveer 10 jaar oud). Als isotoop wordt iodium-125 gebruikt, soms ook palladium-103. Iodium-125 is een pure gammastraler met een lage energie (27-35 keV) zodat de penetratie in de omgevende weefsels gering is. Iodium-125 heeft een halfleven van 60 dagen. Dit betekent dat 88% van de dosis na zes maanden afgegeven is en de straling na twee jaar quasi weg is.
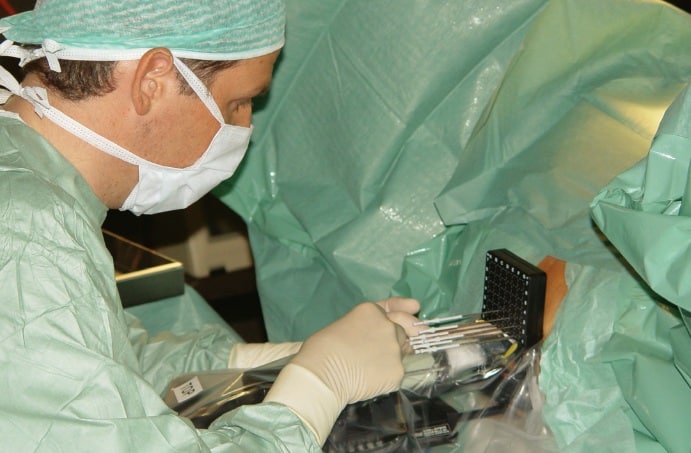
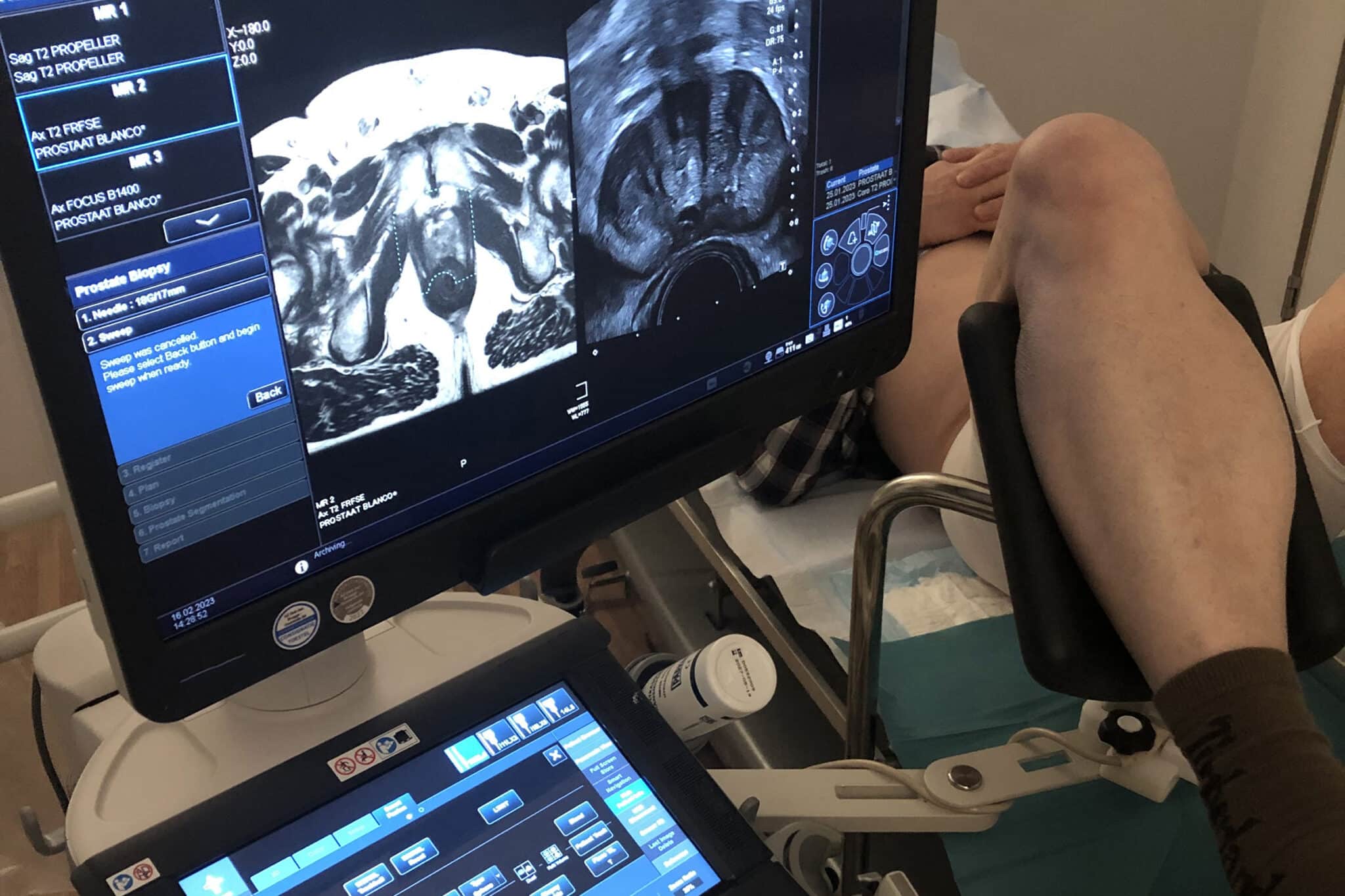
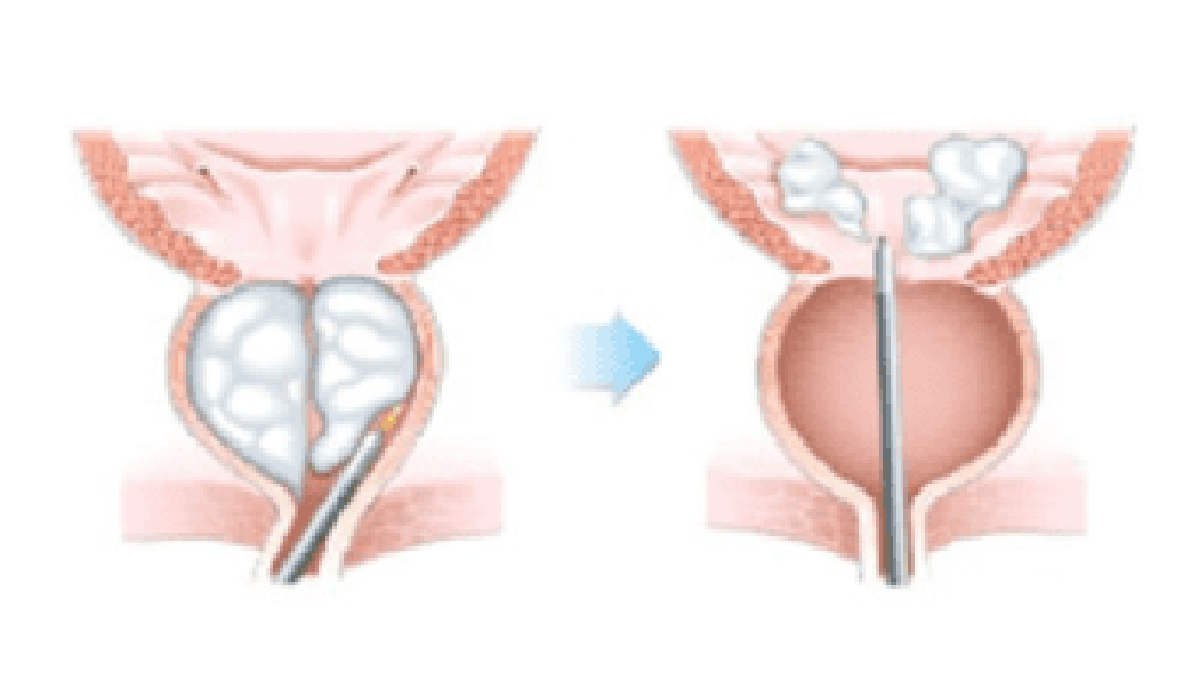
De radioactieve zaadjes worden onder algemene anesthesie en onder echografische begeleiding via holle naalden transperineaal in de prostaat gebracht. Via computerdosimetrie wordt berekend waar en hoeveel zaadjes geplaatst moeten worden om een homogene dosisverdeling over de prostaat te bekomen, met een zo laag mogelijke dosis op het rectum en de urethra, de twee risico-organen.
Brachytherapie is aangewezen bij het beginnend prostaatcarcinoom (stadium T1-T2), dat gezien de screening frequenter gediagnosticeerd wordt. De Gleasonscore moet kleiner zijn dan 8 en het PSA moet lager zijn dan 20 ng/ml, bij voorkeur zelfs lager dan 10 ng/ml. Tevens moet het prostaatvolume kleiner zijn dan 50 ml. Indien het volume echter te groot is, kan er enkele maanden hormonale therapie (LHRH-analoog of een anti-androgeen) gegeven worden om volumereductie te bekomen. Patiënten met een obstructief urinair lijden zijn geen goede kandidaten voor deze techniek. Voor het beginnend prostaatcarcinoom zijn de resultaten gelijkwaardig aan externe bestraling of radicale prostatectomie.
Deze techniek heeft een aantal belangrijke voordelen. De patiënt hoeft slechts één dag opgenomen te worden, urinaire incontinentie treedt niet op en de potentie blijft meestal behouden. Acute nevenwerkingen zijn vooral irritatieve mictieklachten waarvoor alfablokkers gegeven worden. In zeldzame gevallen kan er urinaire retentie ontstaan. Laattijdig kunnen rectitis en urethrastricturen optreden.
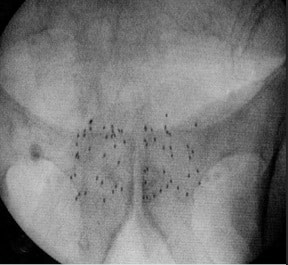
De eerste twee weken na de implantatie, moet de patiënt in een zeefje urineren om eventuele losgekomen zaadjes op te vangen. Gedurende zes maanden moet langdurig contact met kinderen en zwangeren vermeden worden. Ongeveer zes weken na de implantatie wordt er een CT-scan van de prostaat uitgevoerd (zie figuur). Hiermee wordt de werkelijke dosis berekend die op de prostaat en het rectum gegeven wordt.
De samenstelling van het multidisciplinaire team
- De geneesheer-coördinator: dr. Peter Van Oyen, diensthoofd van het departement urologie.
- De urologen: dr. Jo Ampe, dr. Hugo Denys.
- De assistent-urologen.
- De radiotherapeut: dr. Lorenzo Staelens.
- De huisarts.
- De verpleegkundige-coördinator: Luc De Laere, gespecialiseerde prostaatverpleegkundige (telefoon: 050/45 31 52).
- De hoofdverpleegkundige, Benjamin Deblauwe, de verpleegkundigen en de verzorgenden van de dienst urologie – verpleegeenheid 120 (telefoon: 050/45 31 20).
- De kinesitherapeute: Els De Deckere, gespecialiseerd in de pelvische reëducatie (telefoon: 050/45 29 29), Jane Deneve.
- De dienst medisch-maatschappelijk werk: Stijn De Kesel (telefoon: 050/45 20 48).